de la dosis en la aparición de esta complicación parece estar directamente relacionada en el caso de tiamazol (1,6,8), no así con PTU (4).
Se postulan tres mecanismos fisiopatogénicos (2): mielotoxicidad directa, lesión mediada por anticuerpos antineutrófilo, y el desarrollo de células T contra células de estirpe mieloide. De ellos, el segundo es probablemente el más frecuente (1). Se han observado anticuerpos anticitoplasma de neutrófilos en pacientes tratados con propiltiouracilo que a través de una reacción mediada por complemento causa lisis de estas células (1); en estas reacciones también se ven afectados los progenitores mieloides.
Varios alelos HLA pueden estar involucrados y se cree que pueden aumentar el riesgo de aparición de esta complicación lo que todavía continúa siendo objeto de estudio. Se encuentra bien establecida la relación cruzada entre metimazol y PTU (1,4,5,8,9) por lo que, si se produce alguna reacción con el uso de alguno de estos fármacos, está contraindicado cambiar a otro. También se han descrito reacciones tardías tras un primer ciclo buen tolerado; especialmente en los casos con mayor intervalo de administración entre ambos ciclos (4).
Existe controversia sobre la necesidad de monitorizar la cifra de neutrófilos en pacientes que inician tratamiento con antitiroideos. El hecho de que en muchas ocasiones cursen de forma asintomática, hace plausible dicha monitorización para evitar que pase desapercibida (2,6). Por otro lado, la aparición de agranulocitosis es impredecible e idiosincrásica por lo que la mayoría de expertos coinciden en no recomendar la monitorización mediante la realización de hemogramas seriados (4,5,6). En cualquier caso, sí que sería conveniente un estudio previo de las cifras de neutrófilos del paciente de manera que se evitara su uso en aquellos con cifras en los límites bajos de la normalidad (4). En caso de aparición de manifestaciones clínicas, la más común es el cuadro febril por infección de vías respiratorias altas (1,5,6). La mayoría de los autores, coinciden en que la medida más importante consiste en educar al paciente para que consulte en caso de aparecer esta sintomatología en lugar de realizar una seriación analítica a todos los pacientes.
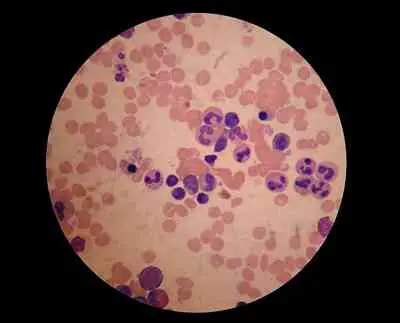
En el diagnóstico diferencial se deben incluir las enfermedades hematológicas primarias, por lo que se debe realizar biopsia/aspirado de médula ósea a estos pacientes. Ésta generalmente muestra una celularidad normal o algo reducida con ausencia o disminución de precursores mieloides (2). En ocasiones se observa parada madurativa, con presencia únicamente de precursores mieloides muy inmaduros; esta situación puede obedecer a una lesión directa de los precursores más maduros o tratarse de un estadio inicial de recuperación (2).
En cuanto al tratamiento, lo esencial es la retirada del fármaco responsable. Más debatido es el uso de estimulantes de colonias; parece que su uso acelera el proceso de recuperación pero no disminuye las complicaciones ni la mortalidad (1,2,5,7), por lo que no está aprobado su uso en la agranulocitosis secundaria a fármacos no citostáticos (1,7), aunque habitualmente se usan en la práctica clínica.
El uso de antibióticos profilácticos no se recomienda; solo en caso de sintomatología infecciosa asociada a agranulocitosis deberían emplearse, manteniéndolos hasta que las cifras de neutrófilos alcancen un mínimo de 500/µL (7).
Imagen. Médula ósea de la paciente en la que se observan elementos de las tres líneas hematopoyéticas sin alteraciones morfológicas, con ligera hiperplasia de la línea eritroide.