La apendicitis del muñón es una entidad poco frecuente en aquellos pacientes postapendicectomizados, descrita por primera vez por Baumgardner. (2) Se calcula que aproximadamente se presenta en 1:40 000-50 000 casos postapendicectomizados. (4)
Se ha podido ver su incremento debido al auge que ha adquirido la cirugía laparoscópica y debido a la falta de pericia por el cirujano, así como la visión en 2D que solo proporciona el laparoscopio, aunado a la presencia de tejido inflamado, infectado, friable y las variantes anatómicas, ocasionando mayor riesgo para no identificar adecuadamente la base del apéndice, y como consecuencia dejar un muñón apendicular largo de más de 5mm, elevando así el riesgo de inflamación y acumulación de materia fecal dentro de la luz del muñón apendicular. (1,2, 5, 6, 9)
La formación de un coprolito y hacerse manifiesto clínicamente puede llevar meses o años, en un promedio desde 2 meses hasta 50 años, provocando el incremento de la presión intraluminal, ocasionando a diversos grados de inflamación del muñón apendicular y cuando sobrepasa los 65mmHg provoca la perforación de dicho muñón apendicular hasta un 68%. (1, 5, 6, 7)
Debido al antecedente de apendicectomía, ocasiona que tanto para el médico de primer contacto y para el cirujano, pueda pasar desapercibida esta entidad, aunque su manifestación clínica es igual que la apendicitis aguda; llevando al retraso en el diagnóstico y por lo tanto en el tratamiento definitivo exponiendo al paciente a un estado de alto riesgo para complicaciones inmediatas y mediatas, incrementando el porcentaje de morbimortalidad. (10)
En ocasiones la presentación clínica se puede ver entorpecida si existe previa medicación analgésica o antibiótica, al ignorar esta patología debido al antecedente quirúrgico, modificando la evolución natural de la enfermedad con distorsión del cuadro clínico, provocando la complicación del proceso inflamatorio-infeccioso con riesgo de compromiso de órganos adyacentes; también se debe valorar el estado nutricio, hemodinámico e inmunológico del paciente, la edad, el tiempo de evolución y morbilidades crónicas agregadas, dependiendo de tal valoración será la evolución, pudiendo presentarse peritonitis localizada o generalizada. Existen otras patologías asociadas al muñón apendicular, como tumoraciones (mucocele), abscesos, hemorragia de tubo digestivo bajo. (2)
El diagnóstico además de la clínica podemos apoyarnos en la Tomografía de abdomen misma que puede reportar signos secundarios a apendicitis como: apendicolito, estriación de la grasa mesentérica de vecindad o engrosamiento focal de la pared de ciego, que se conoce como signo de la “Cabeza de flecha”, que consiste en la colección de contraste en la porción superior del ciego apuntando hacia el origen del apéndice. Por lo tanto la tomografía además de orientarnos al diagnóstico, ayuda a excluir otros diagnósticos (enfermedad de Crohn, tuberculosis, patología ginecológica. (1, 3, 5, 6, 7,8)
De acuerdo a la experiencia de los cirujanos existen diversas técnicas tratamiento quirúrgico de acuerdo a la afección del tejido circundante, que puede ir desde una inflamación aguda localizada en el muñón residual, sin compromiso de la base, hasta fenómenos inflamatorios mixtos-agudos y crónicos que afectan estructuras vecinas. (4)
Las opciones quirúrgicas disponibles según el grado de afección para tratar una apendicitis del muñón:
1. Apendicectomía del muñón. Indicada cuando hay inflamación que se limita al muñón apendicular sin compromiso cecal, y la técnica puede realizarse por vía laparoscópica o abierta y es la misma técnica que la apendicectomía convencional.
2. Resección en cuña de la pared cecal con cecorrafía primaria e ileostomía en asa protectora. Indicada cuando existe compromiso grave de la pared cecal y dudas en la viabilidad tisular, siempre y cuando no exista compromiso de la válvula ileocecal, además de colocación de drenajes, la ileostomía en asa se puede cerrar 8-12 semanas después.
3. Hemicolectomía derecha con:
a. Ileotransversoanastomosis. Para restauración inmediata del tránsito intestinal, todo depende de las condiciones fisiológicas del paciente y que no exista la necesidad de una laparotomía abreviada.
b. Ileostomía terminal y cierre en bolsa de Hartmann. En aquellos pacientes con comorbilidades asociadas que requieran de un tiempo quirúrgico breve.
c. Ileostomía terminal y construcción de fístula mucosa. Solo indicada en aquellos casos en los que exista obstrucción distal del colon.
4. Cecostomía más drenaje de colecciones líquidas infectadas. En pacientes con alto porcentaje de mortalidad, que debe solo realizarse cirugía de control de daños, que incluye el control de la contaminación y sangrado, para evitar el agotamiento fisiológico del paciente. (4)
CONCLUSIÓN
La apendicitis del muñón es una patología quirúrgica poco frecuente, sin embargo siempre debe tenerse presente al contar con la clínica y apoyo paraclínico, aun en pacientes posapendicectomizados para llevar a cabo un abordaje oportuno individualizando las condiciones generales del paciente para realizar el tratamiento quirúrgico más adecuado según el grado de proceso inflamatorio-infeccioso, y así tener un desenlace satisfactorio con el restablecimiento intestinal y recuperación del paciente lo más pronto posible.
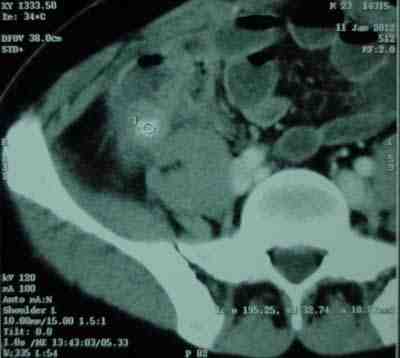
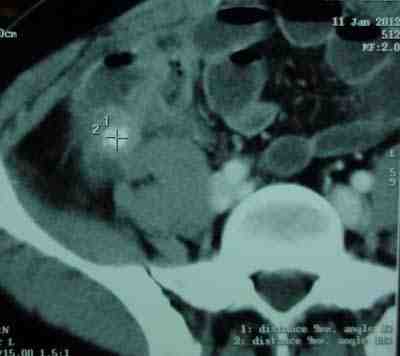
Figura 1. Tomografía axial computarizada de abdomen contrastada donde se observa imagen sugestiva de coprolito al interior de remanente apendicular.