En la tabla 5 se analiza la distribución de la población infantil parasitada según condiciones materiales de la vivienda, observándose que el 44.1% de estos escolares en estudio presentaban viviendas con condiciones materiales evaluadas de regular, seguido de un 32.3% que fue considerada como mala. Solo un 23.5% presentaban buenas condiciones. Coinciden estos resultados con los reportados por otros autores cuando plantean que las poblaciones rurales son las más afectadas por parasitismo intestinal con respecto a las poblaciones urbanas, y que la situación económica en estas zonas geográficas constituye también un factor de riesgo determinante en el estado de salud de la población. (69,70)
En América Latina se han desarrollado múltiples investigaciones relacionadas con el parasitismo intestinal, fundamentalmente en áreas rurales. En países como Colombia, Venezuela, México, Honduras y Brasil se han evidenciado la relación existente entre el parasitismo intestinal y las malas condiciones socioeconómicas en que viven las poblaciones rurales fundamentalmente, detectándose una mayor incidencia de protozoarios, seguidos de helmintos. (71)
Tabla 6. Distribución de los parásitos encontrados. Escuela Obdulio Morales. Enero 2009- Diciembre 2010.
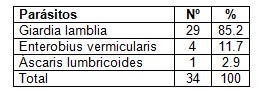
Fuente: Encuesta. n= 34 (*)
En la tabla 6, se muestran las especies de parásitos encontrados en el estudio, se pudo observar que en la totalidad de los casos estudiados se encontró Giardia lamblia, seguido por Enterobius vermicularis y Áscaris lumbricoides con el 11.7% y el 2.9% respectivamente. Estudios realizados en Colombia, coinciden con estos resultados además existe otro realizado por Domínguez León y cols en infantes en matanzas, donde indistintamente ambos parásitos se presentan en un porcentaje muy similar. (40,71)
En la literatura mundial se reporta la Giardia lamblia, como la parasitosis más frecuente, coincidiendo con nuestros resultados. En Cienfuegos es también la Giardia lamblia el protozoo más frecuente. Esto pudiera estar dado por sus particularidades en cuanto a su diseminación y transmisión ocurriendo su transmisión por vía fecal – oral, mediante la ingestión de verduras mal lavada, manipulación de alimentos y presencia de vectores, si a ello agregamos que el quiste puede vivir semanas en alimentos refrigerados.
En cuanto al Enterobius se plantea que en Cuba existe una prevalencia donde las cifras oscilan entre un 10 y un 55%, en asistentes a instituciones internas y semiinternas. (14)
Otros estudios confirman que la Giardia lambía y Enterobius vermicularis son las especies más comunes en este tipo de instituciones educacionales.
Tabla 7. Síntomas y Signos predominantes. Escuela Obdulio Morales. Enero 2009- Diciembre 2010.
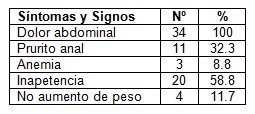
Fuente: Encuesta n= 34 (*)
Los síntomas más frecuentes presentados por los pacientes parasitados se muestran en la tabla 7. El dolor abdominal constituyó el síntoma predominante en el total de los parasitados (34), siguiéndole en orden de frecuencia la inapetencia en el 58,8% y el prurito anal en el 32,3%. Nótese también la presencia del no aumento de peso y de la anemia en algunos de los casos. Todos los casos parasitados resultaron sintomáticos.
Náquira F., referenciado por Beltrán Hernández (13) en el 2005, reportó cifras muy elevadas (97.6%) de pacientes portadores de dolor abdominal como sintomatología acompañante. Aún cuando la literatura reporta que la mayoría de los individuos infectados son asintomáticos, algunos casos pueden desarrollar manifestaciones clínicas, que van desde trastornos digestivos ligeros hasta diarrea crónica y mala absorción intestinal por lo que no coincide los resultados de esta investigación con los hallazgos reportados en un estudio realizado en escolares en ciudad de la Habana por Lavin Oramas. (73)
Algunos estudios reportan dolor abdominal, diarrea, flatulencia, nauseas, anorexia, fatiga y diarrea, como sintomatología atribuida a parasitosis elevada. (62,74)
La sintomatología ocasionada por el parasitismo depende fundamentalmente del tipo de parásito, grado de infestación, y el estado de las defensas generales e inmunológicas del paciente. Los síntomas pueden variar desde pequeñas molestias hasta cuadros clínicos graves, en ocasiones fatales. (75,76)
El hecho de que el 100% de los pacientes de este estudio manifestaron sintomatología demuestra en qué medida el parasitismo como productor de enfermedad dentro de la comunidad puede afectar el estado de salud de determinados grupos poblacionales.
Tabla 8. Distribución de los fármacos utilizados. Escuela Obdulio Morales. Enero 2009- Diciembre 2010
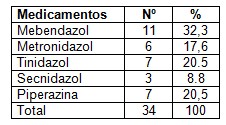
Fuente: Encuesta. n= 34 (*)
El Mebendazol fue el medicamento más usado en el 32,3% seguido de la piperazina y Tinidazol utilizada en ambos casos en el 20,5%.
Consideramos que el tratamiento empleado se basó en la eficacia de los derivados de los nitroimidazoles (Tinidazol) en la erradicación de los protozoarios, así como de la efectiva respuesta de los helmintos al Mebendazol y a la Piperazina.
Si comparamos con otros estudios, como es el caso de la Pesquisa del parasitismo intestinal y su tratamiento, realizado en el año 2005 en los municipios: Yara, Manzanillo, Campechuela y Media Luna, podemos apreciar que en el caso del Mebedazol, coincide su uso frecuente, no así con el Tinidazol. (77)
En la tabla 9 muestra los factores higiénico-epidemiológicos, sanitarios, de los niños estudiados en esta institución. Pudiéndose encontrar entre los factores predominantes la presencia de vectores en el hogar de los estudiados, y el consumo de agua no hervida ni tratada en el 100% en ambos casos, seguido de la falta de higiene al no lavarse las manos antes de ingerir alimentos en el 94.1% de los niños. El no lavado de manos después de ir al baño también estuvo presente en el 82.3% del total de los estudiados. La falta de higiene después del contacto con animales se encontró en el 73.5%. El Jugar con mascotas y el andar descalzo fueron hábitos también encontrados en el 61.7% y 58.8% de los casos respectivamente. El fecalismo al aire era practicado por el 44.1% de los niños.
Cuando se analiza los factores relacionados con el ambiente que pudieran influir en la prevalencia de la parasitosis intestinal en esta población se pudo apreciar que el 83,3% de esta población consume agua del río y el resto consume agua de pozo, la mayoría la almacena en tanques, cubos y tinajas con escasa tapa para protección de los mismos, así mismo tampoco usan métodos de desinfección.
El 100% respondió no tener sistema de desagüe establecido (acueducto y alcantarillado). Solo el 50,6% de estas familias contaban con letrinas o excusado. El 44.1% realizaban fecalismo al aire libre por no contar con lo anterior, solo 5 disponían de inodoro de agua representando el 11,9% del total de los estudiados.
Tabla 9. Factores de Riesgo Higiénicos epidemiológicos, sanitarios. Escuela Obdulio Morales. Enero 2009- Diciembre 2010

Fuente: Encuesta. n= 34 (*)
La disposición de residuales líquidos es hacia los ríos y arroyos por lo que existe un riesgo permanente de contaminación de los mismos a causa de estos vertimientos. Por otra parte, la gran mayoría vierte los desechos sólidos en micro vertederos y una minoría practica la quema de los mismos.
Nuestro criterio coincide con varios autores cuando manifiestan que las altas tasas de prevalencia de parasitismo intestinal, sobre todo en la población infantil, se ven avaladas por el aumento significativo de la población global en los últimos 50 años, así como su asentamiento en áreas suburbanas y rurales, donde persisten ciertos factores de riesgo epidemiológicos entre la población y el hábitat en el que vive: la contaminación fecal del agua y de los cultivos para consumo humano, el hacinamiento, la deficiente limpieza de las viviendas, la disposición inadecuada de los desechos sólidos domésticos y las deficiencias en las prácticas higiénicas como medidas preventivas del parasitismo. (76)
Tres comunidades: urbana, suburbana y rural de Argentina fueron investigadas, y se encontró que, coincidentemente, la población del área suburbana, caracterizada por presentar inferiores condiciones socioeconómicas, sanitarias y ambientales, así como malas prácticas de higiene personal y comunitaria, fue la que presentó mayor prevalencia de parasitosis. (63)
En Cuba se ha encontrado que la presencia del parasitismo ha estado relacionada con no lavarse las manos antes de consumir alimentos y después de defecar, la presencia de animales domésticos dentro de la casa, el deficiente control de vectores (moscas y cucarachas), el consumo de agua no potable o sin hervir, y el hacinamiento. (64, 65)
En la comunidad suburbana «Los Sirios», en Santa Clara, se encontró que los niños poseían malos hábitos higiénicos, ingerían agua de acueducto sin hervir y había un elevado índice de vectores, lo que condicionó la elevada prevalencia de parasitismo diagnosticada. (42)
Los desechos sólidos afectan el medio ambiente, además de los riesgos indirectos que tienen para la salud humana por la procreación de insectos y roedores, que son vectores de enfermedades.
El hecho de encontrar quistes de Giardia lamblia viables en el intestino de las moscas durante 24 h, así como algunas especies de cucarachas durante varios días, ha permitido postular la importancia que tienen estos insectos en la transmisión de esta enfermedad. (66)
El mal hábito de comerse las uñas fue un factor adverso que se presentó, lo que se relaciona con la elevada prevalencia de Enterobius vermicularis diagnosticada, ya que la enterobiosis se observa en condiciones higiénicas desfavorables, pues el deficiente lavado de manos y limpieza de las uñas son condiciones que favorecen la aparición de esta parasitosis. (5, 67)
La presencia de animales en el hogar y no mantener una higiene adecuada después del contacto con estos, establecen factores de interés en la presencia de parasitismo intestinal. La Giardia lamblia es frecuente en animales domésticos, especialmente perros y gatos, y se presenta con relativa frecuencia en animales salvajes como los castores. La transmisión, a partir de la exposición a quistes del parásito provenientes de animales, ha sido reportada. (67)
Igualmente, no lavarse las manos después de defecar influye en la prevalencia de parasitismo encontrada, al tenerse en cuenta el mecanismo ano-boca en la transmisión de muchas parasitosis.
No lavar las verduras constituye otro factor de riesgo importante en el parasitismo, porque pueden ser vehículos potenciales de huevecillos de parásitos patógenos como los de Áscaris lumbricoides y Trichuris trichiura, así como de los quistes de Giardia lamblia y Entamoeba histolytica. Además, la utilización de aguas no tratadas en la irrigación de las siembras influye en su transmisión. (68)
En Cuba, al analizar los factores de riesgo de infección por Giardia lamblia en niños de 3 sectores de salud, encontraron un alto porcentaje de familias que no lavaban los vegetales suficientemente. (64)
Otros estudios revelan que desde el punto de vista epidemiológico las enteroparasitosis conforman una problemática multifactorial donde se relacionan variables ecológicas, inmunológicas, genéticas, fisiológicas, nutricionales y culturales; su balance adecuado determina la presencia o ausencia del parasitismo. (77)
Los resultados encontrados pudieran estar en relación con el desconocimiento y no cumplimiento de las medidas higiénicas elementales para la prevención del parasitismo intestinal sobre todo las relacionadas con los hábitos sanitarios inadecuados que tienen las personas.
RESULTADOS FUNDAMENTALES.
La tasa de prevalencia de parasitismo intestinal encontrada resultó ser elevada.
Los niños que se parasitaron con mayor frecuencia se encontraron en edades comprendidas entre 7-8 años y el sexo que predominó fue el masculino.
La existencia de parasitismo intestinal en nuestro medio no produjo alteraciones importantes en el estado nutricional. La mayoría de los niños resultó estar ubicado en el grupo I como supuestamente sano.
Las condiciones estructurales de las viviendas estuvo evaluada en su mayoría de regular.
Los parásitos encontrados con mayor frecuencia fueron: Giardia lamblia seguido de Enterobius vermicularis y Áscaris lumbricoides. El dolor abdominal constituyó el síntoma predominante seguido en orden decreciente de la inapetencia y el prurito anal.
Los fármacos más utilizados fueron el Mebendazol, la Piperazina y el Tinidazol.
Las inadecuadas condiciones higiénicas, sanitarias y epidemiológicas, así como los malos hábitos pudieron haber influido en la preponderancia del parasitismo en esta población estudiada.
CONCLUSIONES.
Se encontró una alta prevalencia de parasitismo intestinal en los alumnos estudiados.
El sexo masculino y el grupo etáreo de 7-8 años fueron los más afectados, Giardia lamblia se encontró en la totalidad de los casos estudiados y el síntoma predominante fue el dolor abdominal,
Las condiciones de la vivienda en su mayoría fueron evaluadas de regular y mal.
La mayoría de los niños estudiados resultaron estar ubicado erróneamente en el grupo l de la escala dispensarial como supuestamente sano.
Las inadecuadas condiciones higiénicas, sanitarias y epidemiológicas, así como los malos hábitos pudieron haber influido en la preponderancia del parasitismo en esta población estudiada
REFERENCIAS BIBLIOGRÁFICAS
1. OMS. Infecciones intestinales por protozoos y helmintos. Informe de un grupo científico de la OMS. Ginebra: OMS, serie informes técnicos. No 666. 2005.
2. Batista Rojas O, Martínez Sánchez R. Intervención comunitaria en las parasitosis intestinales parroquia Santa Bárbara, estado Anzoátegui, 2010. Rev Haban Cienc Méd (Ciudad de La Habana) [Internet]. Abr.-jun. 2011 [citado 12 ago 2011];10(2):[aprox. 12 p.]. Disponible en:
http://scielo.sld.cu/scielo.php?pid=S1729-519X2011000200010&script=sci_arttext
3. Armengol C, Astolfi CA, Ubeda Ontiveros JM, Guevara Benítez DC, Álvarez MR, Lozano Serrano C. Epidemiología del parasitismo intestinal infantil en el valle del Guadalquivir. Rev. Esp. Salud Pública [Internet]. 1997 [citado 10 ago 2011]; 71 (6): Disponible en:
http://scielo.isciii.es/scielo.php?pid=S1135-57271997000600004&script=sci_arttext&tlng=pt
4. Guyatt HL, Chan MS, Medley GF, Bundy DAP. Control of Áscaris infection by chemotherapy: which is the most cost-effective option?. Transactions of the Royal Society of Tropical Medicine and Hygiene. 2005; 89: 16-20.
5. Estrada Rodríguez J, Amargós Ramírez J, Cabrera Fernández S, Peña Marrero M, Rubio López E. Estrategia educativa para la prevención del parasitismo en edades pediátricas. AMC (Camagüey) [Internet]. Ene.-feb. 2011 [citado 11 ago 2011];15(1):[aprox. 10 p.]. Disponible en:
http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1025-02552011000100012
6. Cueto Montoya GA, Pérez Cueto M del C, Mildestein Verdés S, Núñez Linares ME, Alegret Rodríguez M, Martínez Flores NR. Características del parasitismo intestinal en niños de dos comunidades del policlínico «XX Aniversario». Rev Cubana Med Gen Integr (Ciudad de La Habana) [Internet]. Ene.-mar. 2009 [citado 12 jun 2011];25(1):[aprox. 8 p.]. Disponible en:
http://scielo.sld.cu/scielo.php?pid=S0864-21252009000100008&script=sci_arttext
7. Sayyari AA, Imanzadeh F, Bagheri Yazdi SA, Karami H, Yaghoobi M. Prevalence of intestinal parasitic infections in the Islamic Republic of Iran: East Mediterr Health J. 2005 May; 11(3):337-83.
8. Easow JM, Mukhopadhyay C, Wilson G, Guha S, Jolan BY, Shivananda PG. Emerging opportunistic protozoa and intestinal pathogenic protozoal infestation profile in children of western Nepal. Nepal Med Coll J. 2005 Dec; 7(2):134-7.
9. Ndamukong KJ. Epidemiology of intestinal nematodes in school-age children of the Kumba Urban Area, South West Cameroon. East Afr Med J. 2005 Nov; 82(11):559-64.
10. Marcos L, Maco V, Terashima A, Samalvides F, Miranda E, Gotuzzo E. Parasitosis intestinal en poblaciones urbana y rural en Sandia, Departamento de Puno. Perú. Parasitol Latinoam. 2003; 58(1-2):35-40.
11. Cañete R, Escobedo A, Nuñez F, Suárez O. Parasitosis intestinales en niños asistentes a centros educacionales del municipio San Juan y Martínez. Boletín de Med Gen Integr [Internet]. 2004 [citado 14 may 2011];8(3):[aprox. 10 p.]. Disponible en:
http://www.publicaciones.pri.sld.cu/bol-mgi835.html
12. MINSAP. Maestría de Enfermedades Infecciosas [CD ROM]. Cantelar de Francisco N. Copyright (c). 2005.
13. PortalesMedicos.com [Internet]. PortalesMedicos, S.L.; © 1999-2011. Beltrán Hernández H. Parasitismo intestinal en pacientes atendidos en el servicio de Coloproctologia. [Actualizado 13/03/2009; citado 14 sep 2011]. Disponible en:
http://www.portalesmedicos.com/publicaciones/articles/1418/2/Parasitismo-intestinal-en-pacientes-atendidos-en-el-servicio-de-Coloproctologia
14. Organización Panamericana de la Salud. La salud y el ambiente en el desarrollo sostenible. Washington; OPS; 2003.
15. De Abreu J, Borno S, Montilla M, Dini E. Anemia y deficiencia de vitamina A en niños evaluados en un centro de atención nutricional de Caracas. Alan [Internet]. Sep 2005 [citado 14 jun 2011];55(3):[aprox. 10 p.]. Disponible en:
http://www.scielo.org.ve/scielo.php?pid=S0004-06222005000300003&script=sci_arttext&tlng=es
16. Shamsuzzaman SM, Hanque R, Ruhul Hasim SK, Hashiguchi Y. Evaluation of Indirect Fluorescent Antibody Test and Enzyme- Linked immunosorbent Assay for diagnosis of Hepatic Amebiasis in Bangladesh. J Parasitol. 2005;86(3):611-5.
17. Ravdin JI. Amebiasis. Clin Infec Dis 2005; 20:1453- 66.
18. Riffkin M, Seow H, Jacson D, Brown L, Wood P. Defense against the 25 reesc barrage: helminthes survival strategies. Immunology and cell biology. California, 2003: 564.
19. Savioli L, Bundy DAP, Tomkins A. Intestinal parasitic infections: a soluble public health problem. Trans R Soc Trop Med Hyg 2004; 86:353- 4.
20. Bundy DAP. Epidemological Aspects of Trichuris and Trichuriasis in Caribbean communities. Trans R Soc Trop Med Hyg. 2006; 80:706- 16.
21. Chan MS. The Global burden of intestinal nematode infections. Fifty years on Parasitol. Today. 2007;113(11):438- 43.
22. UNICEF. El fomento del desarrollo infantil mediante los programas de lucha contra el helminto 1997. N York. UNICEF. División de programas.
23. Bangs MJ, Purnomo T, Andersen EM, Anthony RL. Intestinal parasites of humans in a highland community of Irian Jaya, Indonesia. Ann Trop Med Parasitol. 2005; 90(1):49- 53.
24. Stephenson LS, Latham MC, Adams EJ, Kinoti SN, Pertet A. Physical Fitness, growth and appetite of Kenyan school boys with hookworm, Trichuris trichiura and Áscaris lumbricoides infections are improved four months after a single dose of albendazole. J Nutr. 2004; 123:1036- 46.
25. Hoste H. Adaptative physiological processes in the host during Gastrointestinal parasitism. Int J Parasitol. 2004; 31:231- 44.
26. Caballero D, García Valdés R, Salabarría Fernández M. Áscaris lumbricoides en el corazón de una gestante. Rev Cubana Obstet Ginecol (Ciudad de la Habana) [Internet]. May-ago 2011 [citado 14 may 2011];37(2):[aprox. 11 p.]. Disponible en:
http://bvs.sld.cu/revistas/gin/vol37_2_11/gin14211.htm
27. Botero D, Restrepo M. Parasitosis humanas. 4ª. ed. Medellín: Corporación para Investigaciones Biológicas; 2003.
28. Fauci As, Braunwald E. Harrison. Principios de Medicina Interna. ed. 15ma. Madrid: Mcgraw-Hill Companies, Inc; 2003.
29. Álvarez Hernández A. Prevalencia de parasitismo intestinal en niños supuestamente sanos. Rev Cubana Med Gen Integr. 2004; 9(3):220-2.
30. Álvarez HA. Prevalencia de parasitismo intestinal en niños supuestamente sanos. Valoración de su inmunidad humoral. Rev Cub Med Gen Integ. 2000; 12(2): 150-64.
31. Ubillus G, Ascarrus A, Soto C, Medina J, Falconí R, Franco J, et al. Enteroparasitosis y estado nutricional en niños menores de 4 años de wawa-wasi de Pamplona Alta San Juan de Miraflores Lima- Perú – 2006. Revista Horizonte Médico [Internet]. Dic 2008 [citado 14 jun 2011];8(2):[aprox. 10 p.]. Disponible en:
http://www.usmp.edu.pe/medicina/horizonte/2008_II/Art3_Vol8_N2.pdf
32. Grillo M, Lengomín ME, Caballero A, Castro A, Hernández AM. Análisis de las enfermedades transmitidas por los alimentos en Cuba. Rev Cubana Aliment Nutr. 2006;10(2):100-4.
33. Mercado R, Otto JP, Musleh M, Perez M. Human infection by intestinal protozoa and helminths in Calbuco County, X Region, Chile, 1997. Bol Chil Parasitol. 2007; 52(1-2):36- 8.
34. Nokes C, Grantham-McGregor SM., Sawyer AW, Cooper ES, Bundy DAP. Parasitic helminthic infection and cognitive function in school children. Proc R
Soc Lond B 2004; 247:77- 81.
35. Kvalsvig JD, Cooppan RM, Connolly KJ. The effects of parasite infection on cognitive processes in children. Ann Trop Med Parasitol 2003; 85(5):551- 68.
36. Hommel M.Impact of modern technologies on Tropical Medicine. Trans R Soc Trop Med Hyg. 2003; 85:151- 5.
37. Roberto Cañete Villafranca. Evaluación de medicamentos alternativos en el tratamiento de la giardiosis en pacientes pediátricos. [Tesis presentada en opción al grado científico de Doctor en Ciencias Médicas]. Ciudad de La Habana: Instituto de Gastroenterología, Instituto Superior de Ciencias Médicas; 2008. [Citado 11 ago 2011]. Disponible en:
http://tesis.repo.sld.cu/320/1/tesis_completade_ca%C3%B1ete.doc
38. Arencibia A, Escobedo A, Núñez F, Almirall P. Parásitos intestinales en niños que asisten a una escuela primaria urbana de ciudad de La Habana. Boletín Epidemiológico IPK [Internet]. 2004 [citado 12 mar 2011];11(8):[aprox. 13 p.]. Disponible en:
http://www.Ipk. sld. cu/bolepid/ bol 08-01 htm.
39. Guerrant RL, VanGilder T, Steiner TS, Thielman NM, Slutsker L, Tauxe RV, et al. Practice Guidelines for the Management of Infectious Diarrhea. Clin Infectis. 2004; 32:331- 50.
40. Borda CE, Rea MJ, Rosa J R, Maidana C. Parasitismo intestinal en San Cayetano, Corrientes, Argentina. Bol OPS [Internet]. Feb 2004 [citado 3 sep 2010];120 (2):[aprox. 10 p.]. Disponible en URL:
http://decs.bvs.br/ cgi-bin/ wxis1660.exe/ decsserver
41. Laird Pérez RM, García Urbay CM, Paredes RR. Metodología para optimizar la prevención y el control del parasitismo intestinal en la Atención Primaria de Salud. Rev. Cub. de Salud Pública [Internet]. Jul – Dic 2001 [citado 12 dic 2010];27(002).
42. Pérez Cueto MC, Sánchez Álvarez ML, Cueto Montoya G, Mayor Puerta AM, Fernádez Cárdenas N, Alegret Rodríguez M. Intervención educativa y parasitismo intestinal en niños de la enseñanza primaria. Rev Cubana Med Gen Integr [Internet]. 2007 [citado 14 may 2010]; 23(2):[aprox. 8 p.]. Disponible en:
http://scielo.sld.cu/scielo.php?script=sci_issuetoc&pid=0864-212520070002&lng=es&nrm=iso
43. Núñez F, López JL, de la Cruz AM, Finlay CM. v Factores de riesgo de la infección por Giardia lamblia en niños de guarderías infantiles de Ciudad de La Habana, Cuba. Cad. Saúde Pública [Internet]. Mar-abr 2003 [citado 14 may 2010];19(2):[aprox. 11 p.]. Disponible en: http://buscatextual.cnpq.br/buscatextual/ visualizacv.jsp
44. Felipe Rolando Delgado et, al. Factores de riesgo de la Giardiasis en niño. Rev. Cubana Med Gen Integr 1997; 13(3).
45. Organización Panamericana de la Salud. La salud y el ambiente en el desarrollo sostenible. Washington; OPS. 2003.
46. Mannon PJ, Nguyen TD. Tropical Protozoal Enterititis. Gastrointestinal Infections in the Tropics. Basel: Karger, 2005: 2008-28.
47. Devera R. Elevada prevalencia de parasitosis intestinales en indígenas del Estado Delta Amacuro, Venezuela. Rev Biomed [Internet]. 2005 [citado 12 feb 2010]; 16(2):[aprox. 8 p.]. Disponible en URL:
http://www.uady.mx/sitios/biomedic /revbiomed /pdf/rb051649.pdf
48. Violi L, Bundy DAP, Tomkins A. Intestinal parasitic infections a soluble public health problem. Trans R Soc Trop Med Hyg 2003; 86:353-4.
49. Mendoza D, Núñez FA, Escobedo A, Pelayo L, Fernández M, Torres D, Cordoví RA. Parasitosis intestinales en 4 círculos infantiles de San Miguel del Padrón, Ciudad de La Habana, 1998. Rev Cubana Med Trop [Internet]. 2006 [citada 18 oct 2010]; 53 (3):[aprox. 11 p.]. Disponible en:
http://bvs.sld.cu/revistas/mtr/vol53_3_01/mtr07301.htm
50. Laird Pérez RM, Miriam Martínez Varona M, Prieto Díaz V. Prevención y control del parasitismo intestinal en la atención primaria de salud. Rev Cubana Med Gen Integr [Internet]. 2006[18 oct 2010];16(1):[aprox. 14 p.]. Disponible en:
http://bvs.sld.cu/revistas/mgi/vol16_1_00/mgi08100.htm
51. Llanio R. Parasitosis intestinal. Gastroenterología. Manual de procedimiento diagnóstico y tratamiento. La Habana: Ed. Pueblo y Educación; 1989.
52. Iannacone J, Benítez MJ, Chirinos L. Prevalencia de infección por parásitos intestinales en escolares de primaria de Santiago de Surco, Lima, Perú. Parasitol. Latinoam. Jun. 2006;61(1-2):54-62.
53. Pan American Health Organization. Mata L, Pardo V, Fernández F, Albertazzi C, Viconti M, Mata A, et al. Control and Erradication of lnfectious Diseases. An Internacional Symposium – PAHO copubí. Ser. No. 1, Washington D.C: OPS; 2005.
54. Cerdas L. Evaluación de la prevalencia de protozoarios intestinales: Tercera encuesta nacional de parasitismo. [Trabajo final de Graduación, Facultad de Microbiología]. Costa Rica: Universidad; 2007.
55. Fallas S, Mora N, Mora A, Hernández F. Strongyloides stercoralis: una revisión sobre su diagnóstico coproparasitológico y su prevalencia en positivos por el virus de la inmunodeficiencia humana. Acta Méd. Cost 2004; 42:31-4.
56. Núñez FA, López JL, Cruz AM de la, Finlay CM. Factores de riesgo de la infección por Giardia lamblia en niños de guarderías infantiles de Ciudad de La Habana, Cuba. Cad. Saúde Pública (Rio de Janeiro) [Internet]. Mar-abr 2003 [citado 11 sep 2011]; 19(2):[aprox. 12 p.]. Disponible en:
http://www.scielosp.org/scielo.php?script=sci_arttext&pid=S0102-311X2003000200036
57. Fadia AL Rumian, Sánchez J, Requena I, Blanco Y, Devera R. Parasitosis intestinales en escolares: relación entre su prevalencia en heces y en el lecho subungueal. Rev Biomed. 2005; 16(4):227-37.
58. Rinne S, Rodas EJ, Galer-Unti R, Glickman N, Glickman LT. Prevalence and risk factors for protozoan and nematode infection among children in a Ecuadorian highland. Trans R Soc Trop Med Hyg. 2005; 99(8): 585-92.
59. OPS. Use of immunoflourescence and phase-contrast microscopy for detection and identification of Giardia cysts in water samples. Appl Environ Microbiol 2004; 50: 1434-38.
60. Lora-Suárez F, Marín-Vásquez C, Loangon N, Gallegos M, Torre E, González MM, et al. Giardiasis in children living in post-earthquake camps from Armenia (Colombia). BMC Public Health 2003, 2:5-1169.
61. Denno DM,Stapp JR, Boster DR, Qin X Clause CR, Del Beccaro KH, et al. Etiology of diarrhea in Pediatric outpatient settings. Pediatr Infect Dis J. 2005 Feb; 24(2):142-8
62. Zonta ML, Navone GT, Oyhenart EE. Parasitosis intestinales en niños de edad preescolar y escolar: situación actual en poblaciones urbanas, periurbanas y rurales en Brandsen. Parasitol Latinoam [Internet]. Jun 2007 [citado 11 may 2010];62(1):[aprox. 8 p.]. Disponible en:
http://www.scielo.cl/scielo.php?pid=S0717-77122007000100009&script=sci_arttext
63. Jiménez Albarrán M, Odda O. Prevalencia del parasitismo intestinal en una población de emigrantes procedentes de distintos lugares del mundo. Ars Pharm [Internet]. 2004 [citado 10 may 2010];37(1):[aprox. 11 p.]. Disponible en:
http://www.ugr.es/~ars/abstract/37-29-96.htm
64. Vargas RN. Giardiasis intestinal: en: Rev Cubana Pediatr. Abr.-jun. 2006;78(2):12-15.
65. Núñez Fernández FR, Finlay CM, Gálvez D, Navarro O. Estudio hematológico nutricional de niños con predisposición a la infección por alta carga con Trichuris. Rev Cubana Med Trop 1994; 45(1):152-6.
66. Zaldiva Díaz SR. Enteroparasitosis, indicadores antropométricos y requerimientos alimentarios en niños de una localidad rural del estado de Sao Paulo [tesis doctoral]. Sao Paulo: Universidad de Sao Paulo; 1993:94-102.
67. Castillo CE. Importancia de la educación sanitaria en el control y prevención de las parasitosis intestinales. Academia [Internet]. Abr 2004 [citado 18 oct 2011];(2):[aprox. 11 p.]. Disponible en URL:
http://www.saber.ula.ve/handle/123456789/16867
68. Navone GT, Gamboa MI, Oyhenart EE, Orden AB. Parasitosis intestinales en poblaciones Mbyá-Guaraní de la Provincia de Misiones, Argentina: aspectos epidemiológicos y nutricionales. Cad. Saúde Pública [Internet]. 2006[citado 12 jun 2010];22(5):[aprox. 11 p.]. Disponible en:
www.metabase.net/docs/fm-usac/05004.html
69. Acosta M, Cazorla D, Garvett M. Enterobiasis en escolares de una población rural del Estado Falcón, Venezuela y su relación con el nivel socioeconómico. Venezuela. Invest, Clín. 2003; 43(3):173-81.
70. Gil Ruiz D. Incidencia del parasitismo intestinal en la aldea de Suj, municipio Aguacatán. Guatemala; 2005.
71. Dos Anjos Miranda R, Branches Xavier F, Lima Nascimento JR, Camurça de Menezes R. Prevalência de parasitismo intestinal nas aldeias indígenas da tribo Tembé, Amazônia Oriental Brasileira. Rev. Soc. Bras. Med. Trop [Internet]. Jul-ago 2005 [citado 18 oct 2009];32(4):[aprox. 12 p.]. Disponible en:
www.scielo.br/pdf/rsbmt/v32n4/0818.pdf
72. Sanzón F, Vela JC, Valencia HF, Liliana Montenegro L. Una estrategia antiparasitaria original en Arboleda, Nariño. Colombia Médica [Internet]. 2003 [citado 3 Sept 2010];30:[aprox. 9 p.]. Disponible en: colombiamedica.univalle.edu.co.
73. Lavin Oramas J, Pérez Rodríguez A, Finlay Villalvilla CM, Sarracent Pérez J. Parasitismo intestinal en una cohorte de escolares en 2 municipios de Ciudad de La Habana. Revista Cubana de Medicina Tropical [Internet]. 2008 [citado 14 sep 2011];60(3):[aprox. 10 p.]. Disponible en:
http://bvs.sld.cu/revistas/mtr/vol60_3_08/mtr03308.htm
74. González Ramírez R. Parasitismo intestinal en edad preescolar en Capellanía, Chiantla. [Internet]. [Citado 14 may 2009]. Disponible en:
colombiamedica.univalle.edu.co.
75. Núñez FA, González OM, Bravo JR, Escobedo AA, González I. Parasitosis intestinales en niños ingresados en el Hospital Universitario Pediátrico del Cerro, La Habana, Cuba. Rev Cubana Med Trop [Internet]. Ene-feb 2003;55(1):[aprox. 10 p.]. Disponible en:
http://bvs.sld.cu/revistas/mtr/vol55_1_03/mtr03103.htm
76. Ramírez González Y, Sosa Flores M, de la Fuente Flores F. Pesquisa del Parasitismo Intestinal y su tratamiento. Rev. CENIC Ciencias Biológicas. 2005; 36(No. Especial):6-9.
77. Blanco Rivero MG, Viltres Ramos J, Ruiz Labrandera M, Martínez GC, Fernández A. Comportamiento del parasitismo intestinal en el salón infantil Ismaelillo. [Internet]. Cuba: Eventos; 2005. Disponible en:
http://16 deabril. sld.cu/ eventos /xviiforum /presenciales/ Pediatria/ Comportamiento del parasitismointestinal .do.