Tabla 1. Distribución de pacientes según grupos de edades.
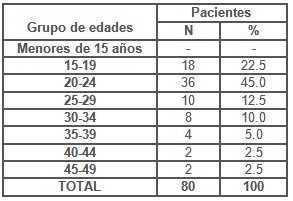
Al referirnos a la Tabla 1 con respecto a la Distribución de pacientes según Grupos de edades, observamos que en el grupo de 20 a 24 años de edad se concentra el mayor por ciento de los casos 45.0 % con 36 pacientes, seguidos de las de 15 a 19 años para un 22.5 % demostrando que en estas edades existe mayor actividad sexual en las mujeres y que por la constitución de la mucosa vaginal y del tejido cervical de la mujer joven la hacen más susceptible a las infecciones.
Lo cual coincide con lo que a este aspecto hace referencia el Centro Nacional de Prevención para las Infecciones de Trasmisión Sexual (ITS)/VIH/SIDA y el Programa Conjunto de las Naciones Unidas para las Infecciones de Trasmisión Sexual en su Informe de resumen mundial del año 2002. (35)
Comportamiento similar mostraron estudios nacionales como el referido por Silva T. y Larralte A en Tucán, Mérida. (34)
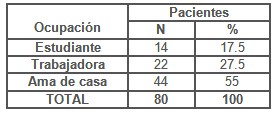
Con respecto a la ocupación de las pacientes (Tabla 2) estudiadas el 55.0 % eran amas de casa (44), solo 22 tenían vínculo laboral en el momento de la encuesta y 14 eran estudiantes, infiriendo que las amas de casa permanecen mayor tiempo en el hogar y pudieran tener además mayor frecuencia y tiempo para las relaciones sexuales.
Tabla 2. Distribución de pacientes según ocupación.
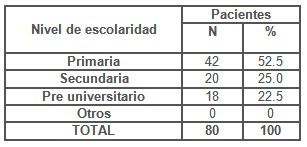
Otra de las variables exploradas fue el Nivel de Escolaridad de las pacientes(Tabla 3), predominando en el mayor número de ellas el nivel de escolaridad de Primaria con 42 para un 52.5 %, seguidas de secundaria para un 25.0 %. Estos resultados nos hacen pensar que el nivel de instrucción aunque no es determinante puede influir de alguna manera en el comportamiento y conducta sexual de las personas en nuestro medio, asimilando en dependencia de ello la información y educación brindada sobre las temáticas relacionadas con las Infecciones de Trasmisión Sexual y comportamientos sexuales de riesgo.
Tabla 3. Distribución de pacientes según nivel de escolaridad.
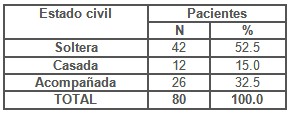
Como se observa en la tabla 4 en las pacientes estudiadas predominó el estado civil de solteras con 52.5%, valorando que dicha condición, no las exime de relaciones sexuales mucho mas riesgosa, pues pueden ser fortuitas y no estables. Estos resultados coinciden con los encontrados por Pérez A. en su estudio de Intervención educativa sobre Infecciones de Trasmisión Sexual en grupos poblacionales de riesgo. (20)
Sin embargo entre el estado civil de casada y acompañada se alcanza el 47.5 % es decir que un importante número de mujeres tienen pareja sexual, elemento este de gran interés para el análisis posterior del riesgo, generalmente inducidas por crisis de pareja que llevan a la infidelidad mutua, desconociendo que con la fidelidad no solo mostramos amor, respeto y lealtad a nuestra pareja sino además nos ayudamos a protegernos mutuamente, es una opción responsable en el cuidado y mantenimiento de nuestra salud, física, sexual y mental.
Tabla 4. Distribución de pacientes según estado civil.
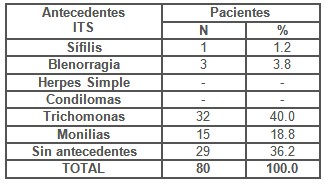
Con respecto a los antecedentes de Infecciones de Trasmisión Sexual en las pacientes con Flujo Vaginal encuestadas (Tabla 5) encontramos que en 51 pacientes estuvo presente el antecedente de alguna ITS representando el 63.8 %, destacándose las infecciones por Trichomonas y Monilias en el mayor número de casos (58.8 %), se reportan además 1 caso de Sífilis y 3 de Blenorragia en el período aspecto que demuestra la falta de percepción de riesgo de nuestras pacientes estudiadas con respecto a la prevención de las Infecciones de Trasmisión Sexual.
Resultados similares obtuvieron en investigaciones nacionales Silva T. y Larralte A. en su estudio sobre Flujo vaginal en el Ambulatorio Urbano I de Tucán, Mérida, (35) y las de Villalón Barrera en Santiago de Cuba. (22)
Tabla 5. Pacientes según antecedentes de Infección de Trasmisión Sexual.
El hecho de que las infecciones de transmisión sexual estén íntimamente unidas a la sexualidad destruye cualquier tentativa de erradicación absoluta de las mismas. Nuestros esfuerzos deben encaminarse a promover un sexo más seguro.
En este aspecto contamos con un fiel aliado, el preservativo o condón, artilugio derivado del caucho (Látex) plenamente ratificado como eficaz para prevenir las Infecciones de Trasmisión Sexual.
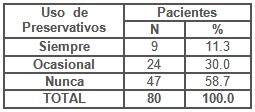
Al relacionar las pacientes que se exponen de manera frecuente al riesgo de contraer una Infección de Trasmisión Sexual por la práctica del sexo sin protección, quisimos precisar además el uso de preservativos durante las mismas, constatando (Tabla 6) que el 58.7% de las pacientes (47) nunca lo usan, el 30% lo usan en ocasiones y lo más significativo que solo el 11.3% (9) lo usan siempre (p< 0,05), demostrándose la falta de información y educación sanitaria por parte de cada una de ellas, sobre las ventajas e importancia del uso del preservativo durante las relaciones sexuales no seguras o riesgosas.
Estos resultados son muy similares a los encontrados en estudios realizados por Villalón Barrera (22), el Centro de Promoción para la Salud (CPPS), de Santiago de Cuba (23) y Cortez A.A y Fullerat en su trabajo para el estudio de las enfermedades de transmisión sexual y VIH/SIDA en adolescentes de Sao Paulo Brasil (24).
Tabla 6. Uso de preservativos en las pacientes.
p < 0.05
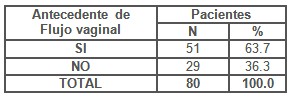
En la Tabla 7 quisimos mostrar como antecedente importante en las pacientes estudiadas, la presencia o no de Flujo vaginal antes de la evaluación actual, observando que el 63.7% de ellas refirieron haber sufrido de flujo vaginal (51), (p<0,05). Poniendo en evidencia que estamos en presencia de una población de riesgo, por la forma reiterada en la que enferman.
De todos es conocido que en nuestras comunidades hay grupos de personas más vulnerables a las Infecciones de Trasmisión Sexual. Esta vulnerabilidad está relacionada con factores biológicos, sociales y conductuales.
Cada equipo básico de salud debe identificar en su comunidad estos grupos vulnerables y una vez identificados debe evaluar el riesgo individual de cada una de estas personas realizando dispensarización e intervenciones educativas en los que identifique una conducta sexual de riesgo logrando cambiar las mismas y descartando la posibilidad de presentar una Infección de Trasmisión Sexual. (14)
Tabla 7. Antecedente de Flujo Vaginal.
p < 0.05
El síntoma de secreción vaginal se presenta en las mujeres cuando tienen vaginitis, Cervicitis o ambas. Cabe distinguir estas dos afecciones porque en el caso de la Cervicitis provoca complicaciones graves y plantea la necesidad de tratar a las parejas sexuales. Desafortunadamente, no hay forma de distinguir la Cervicitis de la vaginitis, especialmente cuando no se puede hacer un examen ginecológico.
Hoy en día, se están haciendo esfuerzos internacionalmente para desarrollar pruebas simples que puedan detectar la cervicitis en la mujer. (15)
Con respecto al diagnóstico del flujo vaginal en las pacientes estudiadas observamos que el 52.5% de los casos se diagnosticaron como vaginitis (42) y el 47.5 % como Cervicitis, elementos que vale destacar teniendo en cuenta la distribución, frecuencia y magnitud que tienen las infecciones por Trichomonas y Monilias como responsables de los cuadros de vaginitis en un gran número de mujeres con flujo vaginal.
El 100 % de las pacientes notificadas con flujo vaginal cualquiera que haya sido su diagnóstico fueron tratadas con el esquema terapéutico establecido según manejo del flujo vaginal, en la totalidad de los casos fue aplicado por el médico del consultorio.
La atención de la pareja ayuda a interrumpir el ciclo de la transmisión de las Infecciones de Trasmisión Sexual. Sus características más importantes están relacionadas con tratar a todas las parejas sexuales de un paciente, tratarlas para las mismas Infecciones de Trasmisión Sexual contra las que se trata el paciente y dar tratamiento aún cuando la pareja sexual no presente signos ni síntomas de Infecciones de Trasmisión Sexual (ITS), por eso es de vital importancia tratar de atender y educar a todos los compañeros sexuales con quien el paciente haya tenido relaciones sin protección. Antes de considerar la forma de atender y tratar a la pareja, se deben sopesar las repercusiones potenciales para las personas afectadas. (16, 17)
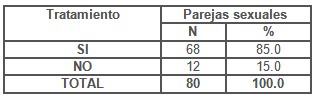
El 45.7 % de las pacientes con flujo vaginal, en el momento de la notificación tenían Pareja sexual activa, de estas el 35 % presentaban síntomas en el momento de la entrevista e interrogatorio y fueron tratadas el 85% de ellas, solo 12 parejas (15%) no fueron tratadas (p<0,05) (Tabla 8). Resaltando como elemento importante la necesidad de tratamiento a la totalidad de las parejas de una paciente con flujo vaginal notificada por el compromiso de reinfección que genera mantener contacto sexual con parejas no tratadas y en un número importante de casos infectadas.
Tabla 8. Cumplimiento del tratamiento en parejas sexuales.
p < 0.03
El propósito de educar a los pacientes es permitirles que tomen decisiones, con conocimientos de causa, para cambiar sus comportamientos sexuales. Los condones sirven para disminuir el riesgo de las relaciones sexuales con respecto a las Infecciones de Trasmisión Sexual, porque evitan el contacto entre las secreciones vaginales, el semen y la sangre.
El uso del condón es especialmente importante cuando el paciente tiene relaciones sexuales con más de una pareja o con una pareja que tiene otras parejas sexuales, saber que los condones son importantes y aprender a usarlos correctamente son responsabilidades del equipo de salud en la educación del paciente respecto a las Infecciones de Trasmisión Sexual (ITS). (18, 19)
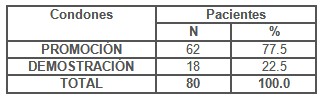
Al evaluar la Promoción de condones por parte de los médicos de la familia a los casos en estudio y sus parejas se observó (Tabla 9) que solo al 22.5% se les realizo demostración para el uso del condón (18), sin embargo 62 pacientes refirieron que el médico de familia les mencionó muy someramente la importancia del uso de preservativos (77.5%), demostrando las dificultades existentes en la promoción, y demostración del uso de preservativos en las pacientes afectadas y sus parejas por los equipos de salud como parte de las acciones a cumplimentar en el manejo actual de las Infecciones de Trasmisión Sexual.
Tabla 9. Promoción de condones a pacientes y parejas
El profesional de la salud deberá desarrollar habilidades especiales para atender a las personas que solicitan atención como consecuencia de una infección de transmisión sexual así como a su pareja, el conocimiento y uso sistemático de los flujogramas elaborados para el manejo sindrómico sin lugar a dudas le confiere al equipo de salud el entrenamiento necesario para una atención de calidad.
Al explorar en los médicos de la familia del área el conocimiento que tenían del nuevo manejo sindrómico de las Infecciones de Trasmisión Sexual, observamos que el 100% conocen de la implementación de este manejo general de las Infecciones de Trasmisión Sexual (ITS),.pero llama la atención que solo un 4% reconozca los Síndromes establecidos y que al explorar el conocimiento sobre los parámetros a tener en cuenta para la evaluación del riesgo solo el 38,3% respondieron correctamente, elemento este de gran preocupación para definir a posterior el manejo de los casos.
No se observaron dificultades de conocimiento en las acciones a desarrollar según flujogramas de acción por parte del personal médico ni respecto al conocimiento de los medicamentos establecidos para el cumplimiento del tratamiento de la Cervicitis y vaginitis en las pacientes afectadas sin embargo al indagar referente a la utilización de medicamentos y asociación con los agentes (pregunta 5) se observó, falta de conocimientos al respecto, en el personal médico entrevistado (62.0 %).
El 74,2% de los entrevistados respondieron adecuadamente el tratamiento y dosis a aplicar en las parejas de las pacientes diagnosticadas, sin embargo se observó falta de conocimientos sobre cuando tratar a las parejas sexuales en el 43,5% de los entrevistados.
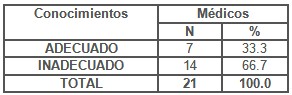
Tabla 10. Conocimientos del médico sobre el manejo del flujo vaginal.
p < 0.00
Al evaluar el conocimiento general de los médicos del área sobre el manejo sindrómico del flujo vaginal se demostró que en el 66.7% fue inadecuado con 14 médicos (Tabla 10) y solo en 7 entrevistados se aprobó la encuesta diseñada para la evaluación de conocimientos (p<0,00).
Estos resultados llaman poderosamente la atención pues a pesar que este programa no está instituido oficialmente para la Misión Barrio Adentro, como lo está en Cuba para nuestro Sistema Nacional Salud, sin embargo son las pautas actuales para el manejo de las Infecciones de Trasmisión Sexual (ITS) a nivel mundial dictadas por la OMS y en cada uno de nuestros consultorios contamos con el arsenal terapéutico para llevar a cabo este enfoque el cual realizamos cada día sin saber que solo estamos cumpliendo con el Flujograma para el manejo del Flujo Vaginal.
Haciéndose más llamativo si tenemos en cuenta que en nuestra área integral de salud cuenta con 21 médicos de la familia siendo el 100% de los mismos especialistas en Medicina General Integral, en esta área se imparte docencia de capacitación y superación de postgrado (Maestrías y Diplomados) por tanto se cuentan con un Grupo Básico de Trabajo Docente para la formación de Médicos Integrales.
El área cuenta con activistas en Educación para la salud y promotores formados en los barrios que pueden ayudar a garantizar el trabajo educativo y promover cambios de conductas y comportamiento en la población de la localidad, elemento indispensable para la percepción del riesgo de enfermar de nuestras mujeres.
CONCLUSIONES
La población femenina más afectada por el Síndrome de Flujo vaginal fue la comprendida entre los 20 y 24 años, sin percepción del riesgo individual y con aptitudes negativas que generan la realización de prácticas sexuales riesgosas, incrementando su vulnerabilidad y probabilidad de adquirirlas.
Dificultades en la capacitación del personal médico para el manejo del enfoque sindrómico.
RECOMENDACIONES
Realizar acciones de Intervención Educativas dirigidas a la población sexualmente activa del Hospital Universitario de Maracaibo para mejorar el conocimiento sobre las Infecciones de Trasmisión Sexual y modificar el comportamiento sexual de la citada población.
Incluir cursos de actualización en post grado para nuestros médicos con relación al Síndrome de secreción vaginal y el enfoque sindrómico.
REFERENCIAS BIBLIOGRÁFICAS.
1. MINSAP. Infecciones de transmisión sexual: Pautas para su tratamiento. La Habana: S.E, 2005.
2. Pesant Hernández O, Sánchez Fuentes J. Las infecciones de transmisión sexual (ITS). En: Consejería en Infecciones de Trasmisión Sexual (ITS) y VIH/SIDA: Información Básica. Minsap, 2005: 91.
3. Pérez AJ, Brunely MM. Intervención educativa sobre Infecciones de Trasmisión Sexual (ITS) en un grupo poblacional de riesgo. Rev. Cubana Med Gen Integr 2004; 16(3): 260.
4. Santén PM. Las infecciones de transmisión sexual y el VIH/SIDA. Resumen 2005; 13(2): 53.
5. OPS. Manual sobre enfoque Sindrómico de las Infecciones de Trasmisión Sexual. Edición en Español.2006: 5-10.
6. Castro Benítez, DL. Evaluación de la calidad del Enfoque Sindrómico de las Infecciones de Trasmisión Sexual (ITS). Distrito 1 José martí. Santiago de Cuba. 2005.
7. Kleiman RL. Manual de planificación familiar para médicos de Inglaterra. Publicaciones médicas de IPPF, 2006; 311-312.
8. Infecciones de Trasmisión Sexual (ITS): Su carga mundial- Gina Dallabette-Mary Lyn. Marre Laga; 2005:135-140.
9. Venezuela. MSDS. Anuario Estadístico de salud 2006. CARACAS: 2006.
10. Romero A I. Las Enfermedades Venéreas en centro América. Bol. Oficina. Panamericana. 2006 (2): 155-90.
11. Falcón Henríquez. A. M. Técnicas del Trabajo Educativo. Santiago de Cuba. 2005: 1-4.
12. Cuba. Ministerio Salud Pública. Programa Nacional de Control y Prevención. Infecciones de Trasmisión Sexual (ITS)/VIH/SIDA. ; Ciudad de la Habana: MINSAP. 2004: 5-6
13. Álvarez. M. C. Almansa. A. Abad. Machado: “Un enfoque preventivo: Enfermedades de Transmisión Sexual “. Sexología y Sociedad. 2005: 32-38.
14. J.J. Vilata J. R. Prous. Enfermedades de Transmisión Sexual. Editores. 2004: 567-570.
15. Manual de Consulta. Módulo: Infección Vaginal y ETS/ SIDA. Proyecto 517-0259.
16. García T. Rodríguez R. Efectividad de las técnicas Participativas en los conocimientos sobre el SIDA en los adolescentes. Revista Cubana Med. Gener. Integr. 2003: 16 (5) 474-9.
17. M. Laga. El Control de las Enfermedades de Transmisión Sexual. 2004: 82-183.
18. R. P. Monif. Actualidad Enfermedades Infecciosas en Obstetricia. 2005: 150-168.
19. MINSAP. Manejo Sindrómico del Flujo Vaginal en Gestantes. Cuba. 2003: 1-8.
20. Pérez AJ, Brunely MM. Intervención educativa sobre ETS en un grupo poblacional de riesgo. Rev. Cubana Med. Gen Integr. 2006; 16(3): 260.
21. Villalón Barrera ON. Modificaciones de conocimientos sobre enfermedades de transmisión sexual en un área de salud [trabajo para optar por el título de Especialista de I Grado en Medicina General Integral]. 2003. Policlínico Docente “Julián Grimau”, Santiago de Cuba.
22. CPPES. Informe de los resultados de aplicación de la encuesta CAP en la provincia Santiago de Cuba. 2005. Proyecto ETS/SIDA Santiago de Cuba. MINSAP – Médicos sin fronteras.
23. Cortez AA, Fullerat AJ. Instrumento de trabajo para el estudio de las enfermedades de transmisión sexual y VIH/SIDA en adolescentes. Säo Paulo: [s.n],2005: [305].
24. Hernández JM, y Toll JC. Intervención Educativa sobre Sexualidad y Enfermedades de Transmisión Sexual. Revista Cubana. Med. Gen. Intgr. 2006: 16 (1).
25. Manual para médicos de familia sobre Infecciones de Trasmisión Sexual (ITS)/VIH/SIDA, Centro Nacional de Prevención de las Infecciones de Trasmisión Sexual (ITS)/VIH/SIDA, Ciudad de la Habana, Cuba, 2004.
26. González HT, Rosado PA. Uso del condón en estudiantes de enseñanza técnica y profesional: Rev. Cubana de Enfermería 2005, 16 (1): 40-5.
27. Bimbela Pedrosa JL, Cruz Piqueras MT. SIDA y jóvenes. La prevención y la transmisión sexual del VIH.2da ed. Granada: Escuela Andaluza de Salud Pública, 2006.
28. Fleury FJ. (1981). Adult vaginitis. Clin Obstet Gynecol 24: 407-438. Fouts AC, Kraus SJ. (2004). Trichomonas vaginalis: revaluation of its clinical presentation and laboratory diagnosis. J Infect Dis. 141: 137-143.
29. Friedrich EG Jr. (2005). Vaginitis. Am J Obstet Gynecol 152: 247-251.
30. González-Merlo J. (2004). Ginecología. VI Edición. Salvat Editores. Barcelona. pp. 173-178.
31. Guixa H. (2000). Compendio de Ginecología. Tomo III. Editorial López Libreto. Buenos Aires. pp. 148-157. Jones HW, Colson-Wentz A, Burnett LS. (2001).
32. Tratado de Ginecología de Novak. 11ava. Edición. Interamericana. McGraw-Hill. México. pp. 507-529.
33. Mandell G. (1991). Enfermedades infecciosas. Principios y Práctica. III Edición. Editorial Médica Panamericana. Buenos Aires. pp. 1003-1012.
34. Silva T. La leucorrea como motivo de consulta en el Ambulatorio Urbano I de Tucaní. Mérida. Postgrado de Medicina de Familia. IAHULA. Facultad de Medicina. Universidad de Los Andes. Mérida. Venezuela. Rev. De La Facultad de Farmacia. Vol. 43, 2004.
35. ONU SIDA/OMS: Informe sobre la epidemia mundial de VIH/SIDA, 2005.
BIBLIOGRAFÍAS CONSULTADAS.
• Álvarez, R. Temas de Medicina General Integral., Ed. Ciencias Médica 2001.
• Baron’s Medical Microbiology
http://gsbs.utmb.edu/microbook/toc.htm
• Colectivo de autores Maestría Enfermedades Infecciosas: CD-Rom, Síndromes Infecciosos. Volumen II. 2004.
• Chin, J. El control de las enfermedades transmisibles. 17 Ed. 2005. OPS, 581.
• Cantelar, N; Cabrera, N y col. CD-Rom, Microbiología y parasitología Médica. Guía de Aprendizaje, Volumen I. 2005.
• Gardner HL, Dukes CD. (1955). Haemophylus vaginalis vaginitis. A newly defined specific infection previously classified “non-specific vaginitis.” Am J Obstet Gynecol 69: 692-976
• Kickbusch I. Promoción de la Salud: una perspectiva mundial: en Promoción de Salud una antología. Publicación Científica No. 557. Washington D.C., 2004.
• Llop, A. y col. Microbiología y Parasitología Médicas. 2003.
• ONUSIDA. Género y VIH/SIDA. Actualización Técnica del ONUSIDA. Ginebra, 2005.
• Pinkerton SD et al. Cost-effectiveness of a community-level HIV risk reduction intervention. American Journal of Public Health, 2004, 88(8): 1239-1242.
• Restrepo H. La promoción de la salud y la nueva práctica de la salud pública. Revista Facultad Nacional de Salud Pública. Universidad de Antioquia. Volumen 14 (1), julio-diciembre 2005: 37-47.
• Rietmeijer CA et al. increasing the use of bleach and condoms among injecting drug users in Denver: outcomes of a targeted community-level HIV prevention program. AIDS, 2004, 10(3): 291-298.
• The Manual Merck of Diagnosis and Therapy. Section 13: Infectious Diseases.
(http://www.merck.com/pubs/mmanual/section13/sec13.htm
• Wolf C. Social network in adolescent peer promotion programs: developing methods for monitoring and evaluation. Informe del programa presentado al CEDPA, Julio de 2004.