En un trabajo realizado en Ecuador por Cañarte y Col refieren que el 85,0% de muestra presentaron trastornos emocionales, asimismo en Chile en un estudio de Epidemiología de psoriasis realizado por Pérez señala el stress en un 85,0% como el principal factor exacerbante de esta enfermedad. (16, 53)
Falabella, Cortés y Ferrándiz señalan el factor psicógeno como desencadenante importante de la psoriasis sin dejar de mencionar otros factores como lo son los factores traumáticos, infecciosos, medicamentoso, así como el alcoholismo como causa que interviene en la patogenia de la psoriasis. (2, 5 ,49)
Fitzpatrick refiere que el factor psicógeno está presente en un 48,0% de los adultos y que esta suele ser mayor en los niños. (1)
Al analizar la categorización de nuestros pacientes según el PASI (Psoriasis Área and Severity Index), inicialmente predominó en ambos grupos el PASI > de 20 o severo con 28 casos para un 56,00% en el grupo control y 24 pacientes con un 48,00% para el grupo estudio.
En la provincia no existen estudios donde se emplea el PASI (Psoriasis Área and Severity Index) para categorizar a los pacientes con psoriasis vulgar, sin embargo un estudio realizado a nivel nacional por Alfonso Trujillo y Col, en la Habana se constató un predominio del PASI leve lo cual no guarda relación con la investigación. (55)
En trabajos realizados de psoriasis a nivel internacional utilizan el PASI (Psoriasis Área and Severity Index) de manera sistemática para categorizar a los pacientes con lesiones de psoriasis, así vemos que en un estudio realizado en Colombia por González con 86 pacientes predominó el PASI leve, y solo el 18,6% presentaba PASI severo, lo cual no concordó con nuestro trabajo. (52)
Otro estudio realizado por la Federación Ecuatoriana de Pacientes con Psoriasis señalan que 8 de cada 12 pacientes tienen un PASI (Psoriasis Área and Severity Index) menor a 10 (56), asimismo en un trabajo realizado por Delgado y Col en Quito señalan que el 50,05 de sus pacientes presentaron PASI leve o menor de 10. (57)
Al analizar la evolución clínica de los pacientes del grupo control según el PASI (Psoriasis Área and Severity Index) encontramos que en la octava semana todavía existía un predominio del PASI severo con 23 casos para un 46,00%, seguido de un PASI moderado con 17 pacientes para un 34,00% y el PASI leve subió a 10 el número de pacientes para un 20,00%. A las 16 semanas se constata que el PASI severo disminuyó, presentando 18 casos para un 36,00%, los pacientes con PASI moderado fueron 18 casos para un 36,00%, y había 14 casos con PASI leve para un 28,00%.
A las 24 semanas se encontró un predominio del PASI moderado con 20 casos para un 40,00%, seguido de 17 casos para un 34,00% de pacientes con PASI leve y solo 13 pacientes se mantuvieron con PASI severo para un 26,00%.
En la provincia, en el trabajo realizado por Veloso de aloe crema al 25% en psoriasis vulgar aunque no se usó el PASI (Psoriasis Área and Severity Index) como indicador para categorizar a las lesiones de los pacientes con psoriasis podemos decir que ya a las 10 semanas los pacientes que utilizaron la crema de aloe habían obtenido una mejor respuesta para un 46,67% en relación con los pacientes que solo usaron hidrocortisona y placebo como tratamiento. (37)
Asimismo se encontró un estudio, realizado en el Centro de Medicina Natural del Hospital Clínico Quirúrgico Amalia Simoni, por Rodríguez en la que utilizó la crema de aloe en el tratamiento de los pacientes con psoriasis, de los 80 pacientes, 43 de los pacientes a las 16 semanas habían mejorado considerablemente. (38)
En el estudio realizado por Vogler y Col sobre la efectividad del aloe en pacientes con psoriasis en Inglaterra señalan que de 60 pacientes, los cuales fueron divididos en grupo control y estudio, el 83% de los pacientes del grupo estudio mejoraron a los tres meses con respecto al grupo control que solo usaron placebo. (58)
Al analizar la evolución clínica según PASI (Psoriasis Área and Severity Index) en nuestro grupo estudio se constató que en la octava semana ya había una disminución del número de pacientes con PASI severo con 18 casos para un 36,00%, pacientes con PASI moderado fueron 18 casos para un 36,00%, y pacientes con PASI leve con 14 pacientes para un 28,00%. En la semana 16 se apreció un predominio de los pacientes con PASI leve con 20 casos para un 40,00%, seguido de pacientes con PASI (Psoriasis Área and Severity Index) moderado con 16 casos para un 32,00% y 14 casos con PASI severo para un 28,00%, ya en la semana 24 podemos constatar un predominio significativo (p:2,368E-06) de pacientes con PASI leve con 32 casos para un 64,00%, disminuyó el número de pacientes con PASI severo a 6 casos (12,00%) y había solo 12 pacientes con PASI (Psoriasis Área and Severity Index) moderado para un 24,00%.
Ni en Camagüey, ni en el mundo se reportan trabajos que utilicen conjuntamente las técnicas de relajación y visualización, pero si se reportan publicaciones donde se utilizan estas técnicas por separado como el realizado por Hidalgo donde utiliza el entrenamiento autógeno en pacientes con psoriasis donde de los 50 pacientes el 83,0% presentó una mejoría relativa a los 4 meses con respecto al grupo control. (36)
En un estudio realizado por Gastón y col en Canadá con técnicas de relajación y visualización demostraron que a las 12 semanas los pacientes del grupo estudio presentaron una mejoría significativa (p:<0,001) con respecto al grupo control que utilizaron solo un placebo. (59)
Con respecto al índice de respuesta al tratamiento en los pacientes del grupo control se constató que del total de pacientes, el 56,00%928 casos resultaron no respondedores seguido 22 pacientes con un 44,00% que obtuvieron la categoría de respondedor. De los cuales 5 pacientes que tenían PASI (Psoriasis Área and Severity Index) leve inicial, 3 casos que fueron no respondedores con un 10,71% y el 40,0% respondedor.
De los 17 pacientes que iniciaron con PASI moderado el 58,8% (18 pacientes) resultaron respondedores y 41,2% (7 pacientes), como no respondedores y de los 28 pacientes que comenzaron con PASI severo el 64,3% de los casos (18 pacientes) resultaron no respondedores y solo 10 casos con un 35,7% como respondedores, señalar que de este grupo no encontramos ningún paciente en la categoría de blanqueamiento ni de empeoramiento.
En Camagüey en el estudio realizado por Veloso de efectividad del aloe crema al 25% en la psoriasis vulgar se encontró que el 46,67% de los pacientes que usaron la crema de aloe obtuvieron una buena respuesta, el 31,11% obtuvieron una respuesta regular y el 20,0% no mejoraron. (37)
Asimismo en estudio publicado por Rodríguez y col en nuestra provincia de 40 pacientes con psoriasis el 47,7% obtuvieron mejoría, correspondiendo con nuestro estudio en la categoría de respondedor y el 45,5% curaron lo cual correspondería con nuestra investigación en la categoría de blanqueamiento, lo cual no concuerda con nuestros resultados ya que en el trabajo predominó en este grupo la categoría de no respondedor. (38)
A nivel internacional existe una investigación publicada en Tailandia de pacientes con psoriasis que llevaron tratamiento con crema de aloe publicado por Choonhakarn y col en el año 2009 y que fueron categorizados según PASI, en el mismo se recoge que ningún paciente había presentado aclaración, solo el 12,3% resultó respondedor coincidiendo relativamente con nuestra casuística. (60)
Asimismo se reporta en la literatura internacional un trabajo publicado por Jasnier en California donde utilizaron la crema de aloe vs placebo, donde no se reportó una respuesta significativa con respecto al tratamiento con el aloe. (61)
En Suecia Syed y col encontraron en su estudio una respuesta significativa de la crema de aloe donde curaron el 43,0% de sus pacientes portadores de psoriasis. (62)
Al medir el índice de respuesta al finalizar el tratamiento en el grupo estudio se encontró que del total de pacientes el 78,00% resultaron respondedores con un nivel estadísticamente significativa (p: 5,914E-22), de los cuales 21 pacientes eran con PASI (Psoriasis Área and Severity Index) severo para un 53,85%, seguido de los pacientes con PASI moderado con 15 casos para un 38,46%. Es preciso señalar que 3 pacientes presentaron blanqueamiento a expensas de pacientes que tenían PASI Leve con un 100% y ninguno empeoró.
Como se señaló anteriormente no existen estudios que reporten esta terapéutica combinada por lo que en Camagüey solo se reporta un trabajo realizado por Hidalgo sobre técnicas autógenas donde el 70% de sus pacientes se encontró en la categoría para estudio de respondedor y el 18% de sus pacientes no respondieron. (36)
En Canadá Gastón reporta un estudio donde utilizaron conjuntamente las técnicas de relajación visualización, en la cual a los pacientes se les aplicó estas técnicas, presentando mejoría significativa (p:< 0.01) con respecto al grupo control que solo uso un placebo. (59)
Al comparar el índice de respuesta a ambas terapéuticas señalamos que el grupo estudio obtuvo una mayor respuesta al tratamiento que el grupo control, ya que del total de pacientes del grupo estudio el 78% resultaron respondedores lo cual resultó significativo desde el punto de vista estadístico con una p: 1.692E-04, así como el 6% obtuvieron la categoría de blanqueamiento, mientras que en el grupo control el 56% de estos pacientes no respondió al tratamiento con crema de aloe al 25%.
Cabe señalar que el grupo estudio sólo el 16% resultaron no respondedores. Es de resaltar que en ambos grupos no se encontró pacientes con empeoramiento.
Según los resultados obtenidos en el grupo estudio consideramos que son la expresión conjunta de ambas terapéuticas, los cuales tienen probada efectividad por separado, según han sido corroborados por diversos autores a nivel nacional e internacional, sin embargo no se reportan investigaciones donde se utilicen ambas técnicas combinadas, lo cual aumenta su efectividad en el grupo estudio, debido a que como todos conocemos la psoriasis es un trastorno en que intervienen múltiples factores, en la cual juega un papel importante los factores psicológicos que se encuentran presentes en la mayoría de los pacientes.
Actualmente se ha demostrado científicamente que los procesos de salud- enfermedad están íntimamente relacionados con la respuesta emocional y los patrones mentales y afectivos de la persona existiendo una interacción mente cuerpo y esto nos obliga a mirar al ser humano como un todo y sabemos que un individuo enfermo, implica alteraciones de sus emociones y de su mente, a la vez el desarrollo de esta entidad tan frecuente en nuestro medio.
En la investigación no se reportaron reacciones adversas a la crema de aloe en ninguno de los grupos, aunque la literatura internacional la reporta que puede producir, siendo sus efectos inocuos.
Al evaluar el grado de satisfacción de los pacientes, se observó que en el grupo estudio el 88%, resultaron satisfechos con un nivel estadístico significativo (p: 9.434E-16) con respecto al grupo control que solo obtuvieron el 58% de satisfacción, solo el 12% de pacientes del grupo control se encontró poco satisfecho. Cabe señalar que en ambas grupos ningún paciente resultó insatisfecho, por lo que consideramos que esté relacionado con el alto índice de efectividad de la terapéutica aplicada.
Conclusiones
Predominaron las edades comprendidas entre 31 y 45 años, el sexo masculino, la raza blanca, la ausencia de antecedentes familiares de psoriasis, y factor psicógeno como factor desencadenante.
Tanto en el grupo control como en el estudio predominaron los pacientes con PASI (Psoriasis Área and Severity Index) inicial severo.
En la octava semana de tratamiento se observó que el grupo control predominó el PASI severo, y en el grupo estudio había igual cantidad de pacientes con PASI severo y moderado. Al finalizar el tratamiento en el grupo control predominó el PASI moderado y en el grupo estudio fue significativamente mayor el PASI leve.
En el grupo control existió un discreto predominio de los pacientes no respondedores al tratamiento a expensas de pacientes con PASI severo; no existiendo blanqueamiento, ni empeoramiento.
En la respuesta al tratamiento combinado fue significativamente mayor el grupo de respondedores y dentro de éstos predominaron el PASI severo seguido del PASI moderado, obteniéndose un ínfimo porcentaje de blanqueamiento a expensas de pacientes con PASI (Psoriasis Área and Severity Index) leve.
El tratamiento combinado fue significativamente más efectivo que el tratamiento solo con crema de aloe.
No se reportaron reacciones adversa a la crema de aloe al 25% en ninguno de los dos grupos.
El grado de satisfacción fue significativamente mayor en los pacientes que recibieron tratamiento combinado.
Anexos
Anexo 1
Consentimiento del paciente.
Yo _________________________, paciente portador de psoriasis vulgar doy mi consentimiento a participar en la investigación de la aplicación tópica de la crema de aloe al 255 conjuntamente con las técnicas de relajación y visualización. Se me ha referido que puedo abandonar este estudio en cualquier momento, sin que me afecte la atención médica a mi persona.
Para que así conste y por mi libre voluntad, firmo este consentimiento informado junto con el médico que me brindo las explicaciones, a los ____del mes _________ del año __________.
___________________________ ________________
Nombre y Apellidos del paciente Firma
____________________________ ________________
Investigador Firma
GRACIAS POR SU COOPERACIÓN.
Anexo 2
Guía de preguntas para la encuesta:
Nombre y Apellidos: ____________________________________________________
Dirección: ___________________________________________________________
Fecha de consulta: ___________________
Numero de orden: _________
1. Grupo etáreo :
1.1. 15-30: _____
1.2. 31-45: _____
1.3. 46-55: _____
1.4. >55: _______
2. Sexo:
2.1. Femenino: _______
2.2. Masculino: ________
3. Color de la piel:
3.1. Blanca: ________
3.2. Negro: _________
3.3. Mestizo: ________
4. Antecedentes patológicos familiares:
4.1. Madre: __________ 4.2. Padre: __________ 4.3. Hermanos: _________
4,4. Abuelos: _____________ 4.5. Otros: ______________
5. Posibles factores desencadenantes :
5.1 Factores Psicógenos:
5.1.1.1. Stress.
5.2 Medicamentos:
5.2.1 Aspirina. ______
5.2.2 Betabloqueadores _______
5.2.3 AINES _______
5.2.4 Antimaláricos _______
5.2.5 Otros ________
5.3 Físicos :
5.4 Otros factores:
5.4.1 Alcoholismo ______
5.4.2 Radiaciones UV _____
5.4.3 Infecciosos _____
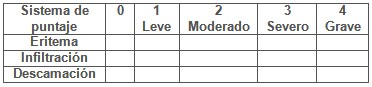
6. PASI antes del tratamiento :
6.1 Leve o ,10; _____
6.2 Moderado o 10-20; _____
6.3 Grave o >20 : _____
7 PASI a las 8 semanas :
7.1 Leve o <10_____
7.2 Moderado o 10-20 _____
7.3 Grave o > 20: _____
8 PASI a las 16 semanas:
8.1 Leve o < 10: _____
8.2 Moderado o 10-20: _____
8.3 Grave o > 20: _____
9 PASI a las 24 semanas:
9.1 Leve o < 10: _____
9.2 Moderado o 10-20: _____
9.3 Grave o > 20: _____
10 Reacciones Adversas:
10.1 si: _____
10.2 No. _____
11 Respuesta al tratamiento:
11.1 Blanqueamiento_____
11.2 Respondedor_____
11.3 No respondedor_____
11.4 Empeorado_____
Anexo 3
Referencias bibliográficas
1. Enno C, Ulrico M. Psoriasis. En: Eisen AZ, Wolff K, Freedberg IM, Austen KI, Goldsmith LA, Katz Si. Fitzpatrick. Dermatología en Medicina Interna. 6ta ed. Buenos Aires: Médica Panamericana; 2005. p 469-89.
2. Escabar RC, Barona CM, Psoriasis y Parapsoriasis. En Falabella FR, Victoria CJ, BArona CM, Domínguez SL, Lélez AH, Borrero RJ, et al. Dermatología. Fundamentos en Medicina. 7ma ed. Medellín: Corporación para investigaciones Biológicas; 2009. p 218-24.
3. Arenas R. Dermatología. Atlas. Diagnóstico y tratamiento. 3ra ed. México, DF: McGraw-Hill, Interamericana, 2005; 415-9.
4. Camp RDR. Psoriasis. En: Rook A, Wilkinson DS, Ebling FJG. Textbook of Dermatology. 6 ed. Oxford: Blackwell Scientific, 1998; t 2: 1589-650.
5. Cortés Hernández M. Pitiriasis rosada de Gilbert. Psoriasis. En: Manzúr J, Díaz AJ, Cortés HM, Ortiz PR, Sagaró BD, Abreu DA, et al. Dermatología. LA Habana: Editorial Ciencias Médicas; 2002. p. 121-34.
6. Farber EM, Nall ML. The Natural History of psoriasis in 5,600 patients. Dermatológica 1974, 148(1): 1-18
7. Zivkovic D. Psoriasis: a dermatological enigma. Acta Med Croatr 998, 52(4-5): 199-202.
8. Stern RS. Epidemiología de la psoriasis. Clin Dermatol 1995,4: 779-83.
9. Páez ME, Miquilarena SM. psoriasis: revisión actualizada. Derm Venez 1993,31(1):3-10
10. Trujillo Israel Alfonso, Díaz García Maria Antonia, Sagaró Delgado Bartolomé, Alfonso Trujillo Giovanni Patogenia de la Psoriasis a la luz de los conocimientos actuales. [Tesis para optar el Titulo de Master en Medicina natural]. Hospital Clinicoquirúrgico. “Hermanos Almejeiras. Rev. Cubana med 2008,40 (2): 122-34
11. Frederiksson T, Pettersson U. Severe psoriasis –oral therapy with a new retinoid. Dermatological 1978, 157: 238-244.
12. Van der Kerkhof P. The psoriasis area and severity index and alternative approaches for the assessment of severity: persisting areas of confusion. Br J dermatol 1997, 137: 661-662.
13. Ashcroft D, Li Wan Po A, Williams h, Griffiths c. clinical measures of disease severity and outcome in psoriasis: a Critical appraisal of their quality. Br J Dermatol 1999, 141:185-191.
14. Schmitt J, Wozel G. The psoriasis area and severity index is the adequate criterion to define severity in chronic plaque-type psoriasis. Dermatology 2005; 210:194-199.
15. Jacobson CC, Kimball AB. Rethinking the Psoriasis Area and Severity Index: the impact of area should be increased. Br J Dermatol 2004; 151:381-387.
16. Pérez-Cotapos ML, Hasbún TZ, Irarrázabal I. Epidemiología de la Psoriasis. Departamento de Dermatología, Pontificia Universidad Católica de Chile a Escuela de Medicina, Universidad de los Andes Rev. Chilena Dermatol. 2009; 23(4):297-301.
17. Bowcock AM. Barrer JN. Genetics of psoriasis: the potential impact on new therapies, J Am Acad Dermatol.2008; 49:51-56.
18. Gatti C f. Chinchilla D A. Palacios S A. Schröch R. Atlas de Psoriasis Clínica. Colegio Ibero Latinoamericano de Dermatología.
19. Camisa Ch. Psoriasis. The Disease Management Project. Cleveland clinic. (Sitio web en internet). Consultado: 11 de noviembre de 2011. Disponible en:
http://www.clevelandclinicmeded.com/medicalpubs/diseasemanagement/dermatology/psoriasis/psoriasis.htm.
20. Fleisher AB Jr, Feldman SR, Rapp SR. Alternative therapies commonly used within a population of patients with psoriasis. Cutis 996; 58(3):216-20
21. Weisman S, Pollack CR, Gottschalk RW. Psoriasis disease severity measures: comparing efficacy of treatments for severe psoriasis. J Dermatolog Treat. 2008; 14:158-65.
22. Behrens S, Grudmann-Kollman M, Shien R, Ralf-Uwe P, Kershar M. Combination Phototerapy of psoriasis with narrow band UVB irradiation and topical tazarotene gel <23. Vicuña-Rios, Claudia, Sánchez-Félix, Gadwyn and Paredes-Arcos, Antonio Respuesta de las dermatosis tratadas con fototerapiaUVB de banda angosta en el Hospital Nacional Edgardo Rebagliati Martins 2002-2005.Dermatol. peru., Mayo 2007, vol.17,no.2, p.100-109.ISSN 1028-7175
24. Ozawa M, Ferenczi K, Coven TR, Gilleaudeau P. Cardinale I, Krueger JG. Treatment of psoriasis with 312 nm UVB (narrow band UVB): therapeutic actions linked to suppression of alpha/beta IL-2 receptor subunits and T-lymphocyte apoptosis. J Invest Dermatol 1997;108(4):558
25. Speight El, Farr PM. Calcipotriol improves the response of psoriasis to PUVA. Br J Dermatol 1994; 130:79-82.
26. Barker J. Gollnick H, Berth J. Treatment of Psoriasis with vitamin D3 derivates and 311nm UVB .J Dermatol Treat. 1998; 9:1-7.
27. Cortez Franco, Florencio. Metotrexato en Dermatología. Dermatol. Perú., Ene2007, vol.17, no.1, p.36-40.ISSN 1028-7175.
28. Meffert H, Brautigam M, Farber L, weidinger G. Low dose (1.25mg/ks) cyclosporine A: treatement of psoriasis and investigation of the influence of lipid profile. Acta Derm Venereol 1997; 77(2):137-41.
29. Grundanann-kollmann M, Moosen G, Zollner T, Kaskel P. Treatment of chronic placa-stage psoriasis y psoriatic arthritis with mycophenolato mofetil. J Am Acad Dermatol 2010; 42(5): 835-7.
30. Krueger J. The immunologic basis for the treatment of Psoriasis with new biologic agents. J Am Acad Dermatol.2002; 46:1-23.
31. Nickoloff BJ, Stevens SR. What havde we learned in dermatology from the biologic therapies? J Am Acad Dermatol. 2008; 54 (3):S143-S151.
32. Echeverri Montaño MA, Aristizábal Davila AM, Vargas F, Molina FM, Pinto LF, Cadena A. Nuevos avances de la terapia biol;ogica en psoriasis. Med Cutan Iber Lat Am.2008; 33:7-17.
33. De Riema, Zonneveld Ml, Witkamp L, et al. Soluble Interleukin-2 receptor is a marker of disease activity in psoriasis: a comparision of sll-2R, sCD 27, sCD4, sCD8 y slCAM-1, Act Derm Venereol 2008; 76 (5):357-60.
34. Goottlieb A, Lebwow M, Shirin S, et al. Anti-CD4 monocional antibody treatment of moderate to severe psoriasis vulgaris: Results of a pilot, multicenter multiple dose, placebo-controlled study. J Am Acad Dermatol 2010; 43(4):595-604.
35. Charles J, Oh MD, Kiron M, Das MD, Ph DAlice B, Gottles MDPLD. Treatment With anti-tumor necrosis factor alfa (TNF alfa) monoclonal antibody dramatically decreases the clinical activity of psoriasis lesions. J Am Acad Dermatol 2009; 42(5): 829-30.
36. Hidalgo Barrios Caridad. Casos nuevos de Psoriasis, su tratamiento Coriodermin y entrenamiento Autógeno. [Tesis para optar por el Título de especialista de primer grado en Dermatología (tesis inédita)]. Camagüey: Hospital “Manuel Ascunce Domenech”; 1998.
37. Veloso Padrón Gladis. Aloe Vera Barbadensis Millar crema al 25% Efectividad frente a la Psoriasis Vulgar. Camagüey: Hospital “Manuel Ascunce Domenech”; 1997.
38. Rodríguez l, Lanotan GL. Beneficios del aloe vera en las afecciones dermatológicas. Revista Cubana de Enfermería. Vol.22 no.3. Ciudad de la Habana. jul.-Sep 2007.
39. Loen TH, Sohn R, Martus P, Tritt K, Rechlin T. Funtional relaxation as a somatopsycho therapeutic intervention: a prospective controlled study. Altern Terapies Health Med2008; 6(6): 70-5.
40. Guerra, Antonio. La relajación. (artículo en Internet) Consultado el 24 de Julio de 2010. Disponible en:
http://larelajacion,com/larelajacion/28respiracion.php
41. Martínez, Aurora. Las técnicas de relajación. (Artículo en Internet) Consultado en Junio del 2010. Disponible en:
http://fisioterapia.net.
42. Relajación y autoestima. (Artículo en Internet) (Citado el 20 de julio del 2010).Disponible en:
http://relajacionyautoestima.net
43. Técnicas de relajación. (Artículo en Internet)(Citado el 20 de julio 2010).Disponible en:
http://www.tecnicasderelajacion
44. Técnicas de relajación y respiración. (Artículo en Internet)(Citado el 20 de julio 2010). Disponible en:
http://www.cnice.mec.es/recuroies/infantil/salud/.htm
45. La visualización. (Artículo en Internet)(Citado el 23 de julio del 2010).Disponible en:
http://www.emplenitud.com/nota.asp.
46. Las técnicas de visualización, (Artículo en Internet)(Citado el 23 de julio del 2010). Disponible en:
http://www.tudiscovery.com
47. La visualización y su uso. (Artículo en Internet)(Citado el 23 de julio del 2010). Disponible en:
http://www.sadistikid.com
48. Comité for Medical Products for Human use (CHMP). Guideline on clinical investigacion of medical products indicated for the treatment of psoriasis. EMEA. London, 2008. Disponible en:
http://www.emea.eu.int/pdfs/human/ewp/2454023en.pdf
49. Ferrándiz Foraster C. dermatosis eritematoescamosas (l). Psoriasis. Eritrodermias. En: Ferrándiz C, ed. Dermatología Clinica.2ª ed. Madrid: Harcourt; 2001.p. 165-75.
50. Gutiérrez Ylave, Zaida. Evaluación del Índice de Severidad y Área de Psoriasis (PASI), en 157 pacientes del Club de Psoriasis del Servicio de Dermatología del Hospital Nacional Daniel Alcides Carrión, año 2008. Dermatol. Perú., Set 2003, vol.13, no.3, p.185-8.
51. Aguilera Ml, Licona TS, Zúñiga CA. Factores de Riesgo de Pacientes con Psoriasis en la Consulta Externa, Dermatología, Hospital Escuela de Honduras Rev. Fac. Cienc. Méd. Enero – Junio 2008. Región Metropolitana, Secretaría de Salud, Honduras.
52. González C, Castro LA. De La Cruz G, Arenas CM, Beltrán A, María Santos A. Caracterización epidemiológica de la psoriasis en el Hospital Militar Central. Rev. Asoc Col Dermatol. Volumen 17, número 1, marzo de 2009.p.11-7.
53. Cañarte C, Cabrera F, Palacios S. Epidemiología de la Psoriasis en el distrito Metropolitano de Quito, Fundación Ecuatoriana de la Psoriasis. FEPSO Pontificia Universidad Católica del Ecuador Quito-Ecuador 2(1), Junio del 2007.
54. Odam Richard B, James William B, Berlger Timothi J. Andrew Dermatología Clínica. 9na ed. Madrid. España: Marbán; 2008.p.218-33.
55. Trujillo la, Díaz GM, Torres G, Torres FB, Falcón LL, Pérez HM. Psoriasis vulgar. Estudio descriptivo de 200 pacientes. Hospital Clínico quirúrgico “Hermanos Amejeiras”. Rev Cubana Med 2008; 41(1): Dermatol.peru., Ene2007, vol.17, no.1, p.41-4.
56. Copyright c 2006 Fundación Ecuatoriana de la Psoriasis FEPSO. Psoriasis
57. Delgado QM, Quincha BM, Méndez SM. Valoración de la calidad de vida, mediante la aplicación del Test SF-36V2 en pacientes de la Fundación de Psoriasis de la ciudad de Quito. Dermatol. Peru, Set 2009, vol.13, no.3, p.172-84.
58. Vogler BK, Ernst E. Aloe vera: a systematic review of its clinical effectiveness. British Journal of General Practice 1999; 49:823-828. British Journal of General Practice 1999; 49:823-8.
59. Gaston L, Crombez JC, Lassonde M, Bernier-Buzzanga J, Hodgins S. Estrés Pssicológico y la psoriasis: los estudios de correlación experimental y prospectivo, Acta Derm Venereol Suppl (Stockh).1991; 156:37-43.
60. Choonhakarn C. A prospective randomized clinical trial comparing topical aloe vera with 0, 1% triamcinolone acetonide4 in chronic plaque psoriasis, ICD 2009; Charoen Choonhakarn, MD, of Khon Kaen University in Khon Kaen, Thailand, and colleagues reported here at the International Congress of Dermatology.
61. Roder Jasnier. Aloe Showws Promise for Psoriasis. California.
62. Syed Ta. Management of Psoriasis with Aloe Vera extract in a hydrophilic: a placebo-controlled, double-blind study. Trop Med.