Estas frecuencias pueden ser una causa de un mal diagnóstico [4] y [8].
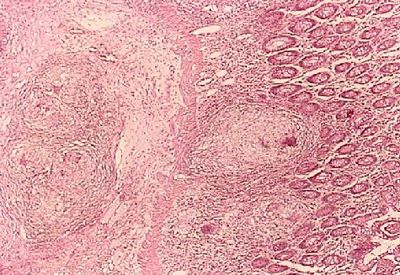
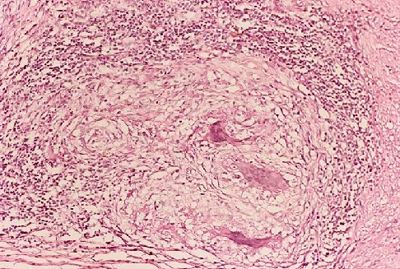
El diagnóstico definitivo se basa en una combinación de histología y cultivo de la biopsia obtenida por colonoscopia (diagnóstico hasta en el 80% de los casos) [2], [6] y [7]. La histopatología nos mostrara úlceras circunferencial en la tuberculosis rodeadas de mucosa inflamatoria, presentaran granulomas grandes y confluentes, a menudo con necrosis caseosa, y las úlceras están revestidos por histiocitos epitelioides agregados, y la inflamación de la submucosa de alto grado. Las características histológicas típicas de TBC como granulomas caseificación y tinción ácido rápido positivo se observan en menos de 33% de los casos. Las otras características histológicas que ayudan a diferenciar la enteritis TBC son granulomas> 400 micras de diámetro, más de 5 granulomas en las biopsias de 1 segmento, y granulomas localizados en la submucosa o tejido de granulación [8], [9] y [10]. Una PCR de la biopsia puede conducir al diagnóstico en 48 horas ya que es más sensible que el cultivo de rutina. Otros métodos como la inmunohistoquímica tienen resultados prometedores para la diferenciación precoz de ambas enfermedades [10].
El tratamiento de la enteritis tuberculosa es generalmente similar al tratamiento de la tuberculosis pulmonar. La exploración quirúrgica con un tratamiento dirigido es obligatoria en caso de obstrucción intestinal completa, perforación, isquemia intestinal, hemorragia masiva o peritonitis aguda [6] y [8]. El tratamiento antituberculoso debe iniciarse una vez que el paciente se estabiliza después de la cirugía [6] y [8].
Nuestro paciente no presentaba síntomas de tuberculosis pulmonar activa antes de la hospitalización. La tuberculosis pulmonar activa se detectó al mismo tiempo que la hemorragia digestiva por lo que se realizó una laparotomía exploradora para el diagnóstico y eventual tratamiento.
Sólo se encontraron 11 casos de tuberculosis intestinal se presenta con hemorragia digestiva en nuestra revisión de la literatura [3], [4], [5] y [11]. En la mayoría de los textos, el sangrado se produjo desde el área ileocecal. Al igual que en nuestro caso, todos los pacientes fueron sometidos a cirugía urgente con posterior tratamiento para la tuberculosis [8] y [11]. Esto indica que la cirugía sigue siendo el procedimiento inicial para el diagnóstico y tratamiento de la tuberculosis intestinal complicada [1], [2], [3] y [11].
IMÁGENES
- Nódulos caseificantes en mucosa y submucosa
- Granuloma tuberculoso con centro necrótico e infiltración de histiocitos epiteloides y linfocitos periféricos
BIBLIOGRAFIA
[1] Hernández Martínez L, Membrilla Fernández E, Dot Jordana I, Grande Posa L, Sancho-Insenser JJ. Intestinal tuberculosis. Cirugía española. 2015;93(6):417.
[2] Watanabe T, Kudo M, Kayaba M, Shirane H, Tomita S, Orino A, et al. Massive rectal bleeding due to ileal tuberculosis. Journal of Gastroenterology. 1999;34(4):525-9
[3] Kela M, Agrawal A, Sharma R, Agarwal R, Agarwal VB. Ileal tuberculosis presenting as a case of massive rectal bleeding. Clinical and experimental gastroenterology. 2009;2:129.
[4] Ma JY, Tong JL, Ran ZH. Intestinal tuberculosis and Crohn’s disease: challenging differential diagnosis. Journal of Digestive Diseases. 2016;17(3):155-61.
[5] Wu Y, Ho C, Yuan C, Chen C. Intestinal tuberculosis previously mistreated as Crohn’s disease and complicated with perforation: a case report and literature review. SpringerPlus. 2015;4(1):1-5.
[6] Ince AT, Güneş P, Senateş E, Sezikli M, Tiftikçi A, Ovünç O. Can an immunohistochemistry method differentiate intestinal tuberculosis from Crohn’s disease in biopsy specimens? Digestive diseases and sciences. 2011;56(4):1165.
[7] Foster BD, Buchberg B, Parekh NK, Mills S. Case of intestinal tuberculosis mimicking Crohn’s disease. The American journal of case reports. 2012;13:58.
[8] Ko JK, Lee HL, Kim JO, Song SY, Lee KN, Jun DW, et al. Visceral Fat as a Useful Parameter in the Differential Diagnosis of Crohn’s Disease and Intestinal Tuberculosis. Intestinal Research. 2014;12(1):42.
[9] Kim BJ, Choi YS, Jang BI, Park YS, Kim WH, Kim YS, et al. Prospective evaluation of the clinical utility of interferon‐γ assay in the differential diagnosis of intestinal tuberculosis and Crohn’s disease. Inflammatory Bowel Diseases. 2011;17(6):1308-13.
[10] A.B. Pulimood, S. Peter, B. Ramakrishna, A. Chacko, R. Jeyamani, L. Jeyaseelan, et al. Segmental colonoscopic biopsies in the differentiation of ileocolic tuberculosis from Crohn’s disease. J Gastroenterol Hepatol, 2005;20(5):688-9620
[11] González-Puga C, Palomeque-Jiménez A, García-Saura PL, Pérez-Cabrera B, Jiménez-Ríos JA. Colonic tuberculosis mimicking Crohn’s disease: an exceptional cause of massive surgical rectal bleeding. Médecine et maladies infectieuses. 2015;2014;45(1-2):44.