Quemaduras. Manejo inicial
Los médicos, conocedores de las dificultades y responsabilidades que entrañan el tratamiento de un ser humano quemado, concebido como una unidad biopsicosocial en dificultades extremas, donde pasa bruscamente de un estado de perfecta salud y de aceptable armonía con el entorno familiar, social y laboral o educacional a una situación indefinida, en tiempo y consecuencias, con importante afectación del bienestar físico y mental. Quien sea víctima de estas lesiones, en condiciones de máxima gravedad, padecerá los rigores de una de la más grave y compleja lesión que se pueda imaginar.
Quemaduras. Manejo inicial en el Institutito Autónomo Hospital Universitario de los Andes.
Oscar Lobo (1); Joaquín Guzmán (1); Williams Gil (2); Isaías Duque (3)
- Médico Cirujano Residente 3er año de Postgrado Cirugía Plástica Reconstructiva y Maxilofacial del I.A.H.U.L.A.
- Médico Especialista Cirujano Plástico, Adjunto y Coordinador del Postgrado de Cirugía Plástica Reconstructiva y Maxilofacial del I.A.H.U.L.A.
- Médico Cirujano Residente Asistencial del Servicio de Cirugía Plástica, Reconstructiva y Caumatología del Hospital Central, San Cristóbal, Venezuela.
I.A.H.U.L.A Instituto Autónomo Hospital Universitario de Los Andes, Mérida, Venezuela.
Resumen
En Venezuela, se presentan circunstancias sociales, poblacionales, culturales y educacionales que hacen a sus pobladores especialmente expuestos al riesgo de los accidentes que ocasionan quemaduras. Se espera que este artículo aumente el conocimiento del manejo inicial hospitalario de las quemaduras, para así, ayudar a consolidar un mismo lenguaje, prevenir complicaciones y optimizar la sobrevida del paciente quemado.
Palabras clave: Quemaduras; Manejo inicial hospitalario; Prevención de complicaciones; Mejora de la sobrevida.
Abstract
Doctors who know the difficulties and responsibilities involving the treatment of a human being burned, conceived it as a unit bio-psycho-social in extreme hardship, which passes abruptly from a state of perfect health and harmony with the environment acceptable family social and educational work or for an indefinite situation, time and consequences, with significant impairment of physical and mental health. Anyone who is a victim of these injuries, the most serious conditions, suffer the rigors of one of the most serious and complex injury imaginable. In Venezuela, there are social, demographic, cultural and educational contributions to their people particularly at risk of accidents that cause burns. This article is expected to increase the knowledge of the initial management of burns hospital, thus, help build a common language, prevent complications and optimize patient survival burned.
Keywords: Burns; Initial hospital management; Prevention of complications; Improving survival.
Introducción
Una de las patologías más frecuentes, graves e incapacitantes está representada por las quemaduras, estando los accidentes domésticos, laborales y de tráfico, entre sus principales causas. Ahora bien, para lograr una disminución importante de la morbimortalidad, y por ende, de las complicaciones propias de las quemaduras, se requiere implementar un enfoque diagnóstico y terapéutico inicial del paciente quemado. La actuación en el ámbito de las urgencias es por tanto de gran importancia para decidir el protocolo de actuación medico más apropiado, donde se cree una adecuada y rápida coordinación entre los distintas especialidades médicas y personal de Enfermería.
De esta forma, se consigue proporcionar a los pacientes un correcto tratamiento y una adecuada continuidad desde su atención inicial en el área de emergencia. (1) El objetivo de esta labor coordinada y en equipo es constituir una herramienta de trabajo, que permita orientar la atención primaria del quemado, tanto por el personal médico en sus distintas especialidades, como por el personal de Enfermería, que laboran en la emergencia de un determinado centro de atención de salud, como por ejemplo, el Instituto Autónomo Hospital Universitario de Los Andes (IA-HULA).
Definición
La acción de diversos tipos de agentes térmicos, eléctricos, químicos o radiactivos tipo destrucción de tegumentos y de los tejidos subyacentes se define como una quemadura. (2) Son lesiones resultantes de la acción de dichos agentes, que al actuar sobre los tejidos dan lugar a reacciones locales o generales, cuya gravedad está en relación con la extensión y profundidad de la lesión. A continuación, se presenta una tabla-resumen con algunos de los principales tipos de agentes físicos y químicos que pueden producir quemaduras. (3)
AGENTES FÍSICOS
Radiaciones
Calor
Frío
Electricidad
AGENTES QUÍMICOS
Ácidos
Álcalis
Otros agentes: reductores, oxidantes
Sustancias corrosivas
Tabla 1. Tipos de agentes que producen quemaduras
En esta tabla se resumen algunos de los principales agentes que producen quemaduras.
Los mecanismos por los cuales se producen las quemaduras son muy variados. (3) En la siguiente tabla-resumen se presentan los mismos y se acompañan con la descripción de los agentes más comúnmente implicados en su presentación en el IA-HULA.
MECANISMO – DESCRIPCIÓN
Escaldaduras – Líquidos calientes: agua hirviendo, sopa, café, tetero
Llama – Fuego: combustión de hidrocarburos
Deflagración – Explosión: hornos a gas, estufas
Contacto con sólido caliente – Metales calientes: tubos de escapes de moto, planchas, hornos
Eléctricas – Alto y bajo voltaje
Químicas – Tratamientos farmacológicos: intramusculares, endovenoso, tópicos
Radiación – Tratamiento por radioterapia
Tabla 2. Mecanismos de producción de quemaduras y su descripción según se han presentado en el I.A.H.U.L.A.
Epidemiología
Las quemaduras son un problema de salud pública, motivo por el cual deberían ser informadas obligatoriamente. La prevalencia e incidencia exacta en Venezuela no se conocen. Algunas cifras de frecuencia de importancia sobre las quemaduras en Venezuela se presentan de dos artículos científicos recientes. Wu y Ramírez (2010), realizaron un estudio sobre la epidemiología de las quemaduras, mediante el estudio de una década de ocurrencia de las mismas en el Hospital «José María Bengoa» de Sanare Estado-Lara; específicamente durante el período comprendido entre los años 2000-2009.
En este sentido, revisaron sesenta (n= 60) historias médicas de pacientes con diagnóstico de ingreso y egreso de quemadura en el Hospital “José María Bengoa”, durante el período cronológico referido, con un 52% de la muestra del sexo masculino y 48% del femenino. El rango de edades estuvo comprendido entre 0,5 años y 70 años, con un promedio de 14,16 años; el lugar de ocurrencia más frecuente fue la cocina. El 98% de las quemaduras fue por agente físico, dentro de las cuales el más frecuente fue por agua caliente. El 90% de las quemaduras fueron de segundo grado. El 61% de los pacientes presentaron quemaduras de grado severo por ABA (American Burn Association, por sus siglas en inglés). El 71,6% de los pacientes recibió penicilina cristalina profiláctica. (4)
El otro estudio epidemiológico de interés fue realizado por Remón, López, González, Del Giorno y Macias (2001), el cual fue titulado como: “Quemaduras: epidemiología y casuística del Hospital Industrial de San Tomé”. En dicha investigación se estudiaron un total de 52 pacientes, 43 masculinos (82,7%) y 9 femeninas (17,3%). La edad promedio fue de 32 años. En relación a las causas de las quemaduras, 30 casos (57,7%) fueron accidentes laborales, 19 (36,5%) fueron por accidentes del hogar y 2 (3,8%) como quemaduras debidas a otras causas. El agente etiológico más frecuente fue la llama directa (63,5%). Las complicaciones más frecuentes fueron las infecciones de la piel (25%), la ansiedad (7,7%), y la infección de catéteres intravasculares (5,8%). La Pseudomona aeruginosa fue el patógeno aislado con más frecuencia. El 13,5% de los casos estudiados ameritó su traslado a un centro especializado en quemaduras. (5)
Los datos epidemiológicos son importantes para el diseño de políticas de salud dirigidas a la atención de este grupo especial de pacientes. En el IA-HULA acuden cerca de 65 pacientes anualmente, con diagnóstico de quemaduras. Siendo atendidos y canalizados inicialmente en las áreas de emergencia adulto y pediátrico. En la Tabla 3, se presenta la distribución de frecuencia de la casuística de quemaduras antes mencionada, por sexo y grupo etario.
| Sexo | |||
| Grupos Etarios | M | F | Total |
| Niños (0-15 años) | 20 | 15 | 35 |
| Adultos (16-59 años) | 16 | 12 | 28 |
| Ancianos (60 o más años) | 1 | 1 | 2 |
| Total | 37 | 28 | 65 |
M: Masculino
F: Femenino
Fuente: Formato de Recolección de Datos
Tabla 3. Epidemiología de las quemaduras según sexo y grupos etarios, en cifras absolutas. Estadística del Servicio de Cirugía Plástica Reconstructiva y Maxilofacial del I.A.H.U.L.A.
Clasificación de las quemaduras
Las quemaduras se deben clasificar de acuerdo a su profundidad y extensión. En el Servicio de Cirugía Plástica Reconstructiva y Maxilofacial del IA-HULA, se ha normatizado como clasificación diagnóstica el modelo internacional. (1)
Según la profundidad:
– Quemaduras de primer grado (1er. grado): son superficiales, dolorosas y afectan únicamente a la capa más superficial de la piel (la epidermis). Exteriormente, se distinguen como lesiones eritematosas, levemente inflamatorias, donde se conserva la integridad de la piel. Entre las causas más comunes de este tipo de quemaduras, se tienen la exposición solar prolongada y el contacto superficial con líquidos calientes. (1,3)
– Quemadura de segundo grado superficial (2do. grado): afectan el estrato dérmico de forma parcial, con afectación de la dermis papilar. Destacan la formación de flictenas o ampollas, siendo exudativas e hiperémicas, conservando los folículos pilosebáceos. Son dolorosas y de aspecto rosáceo y al retirar las flictenas se puede evidenciar un puntillado hemorrágico fino. (1,3)
Figura 1. Aspecto de una quemadura de segundo grado superficial (Ver anexo al final de la página)
– Quemaduras de segundo grado profunda (2do grado): las lesiones se extienden a capas profundas de la dermis (dermis reticular). No forman ampollas; las lesiones son exudativas, marcadamente hiperémicas y muy dolorosas. Presentan un aspecto pálido moteado, con afectación del folículo pilosebáceo. Al retirar las flictenas se evidencia un puntillado hemorrágico grueso. (1,3)
Figura 2. Aspecto de una quemadura de segundo grado profunda (Ver anexo al final de la página)
– Quemaduras de tercer grado (3er. grado): la lesión compromete toda la extensión de la piel (espesor total), incluyendo nervios, vasos sanguíneos, linfáticos, entre otros. Este tipo de quemadura no duele al contacto, debido a que las terminaciones nerviosas son destruidas por la fuente térmica. La piel se ve seca y con apariencia de cuero, puede aparecer chamuscada o con manchas blancas, cafés o negra, además so observa ruptura de la piel con grasa expuesta, edema y signos de necrosis. (1,3)
Figura 3. Aspecto de una quemadura de tercer grado (Ver anexo al final de la página)
– Quemaduras de cuarto grado (4to. grado): se refiere a situaciones donde el daño se extiende a estructuras profundas como músculos, tendones y hueso. (1,3)
Según la extensión:
Es de vital importancia para el pronóstico, junto con la localización y el grado de profundidad. Aunque existe en la bibliografía numerosos métodos para calcular la extensión, la experiencia del servicio de cirugía plástica reconstructiva y maxilofacial del Instituto Autónomo hospital Universitario de Los Andes. Nos demuestra que implementando el uso de la tabla de Lund-Browder (tabla 4), como herramienta principal para clasificar la extensión, ya que presenta tanto un diagrama de la herida, con énfasis en la distribución de la lesión y características de la profundidad, siendo muy exacta tanto en niños como adultos en sus diferentes edades.
Tabla 4. Tabla de LUND Y BROWDER adaptada por el servicio de cirugía plástica reconstructiva y maxilofacial del I.A.H.U.L.A
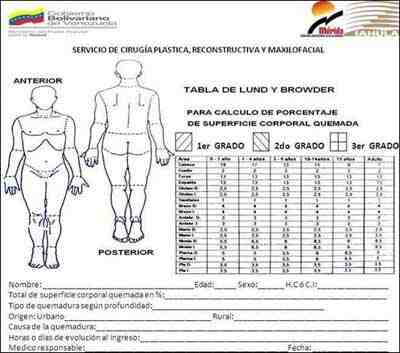
Gravedad de la quemadura
En nuestro servicio de cirugía plástica, se clasifica a los pacientes quemados de acuerdo a la gravedad de la quemadura, según el índice de Gárces y Artigas (Tabla 5). Los pacientes pertenecientes al grupo I leve pueden ser egresados posteriormente a evaluación general y local, con tratamiento tópico ambulatorio en centro asistencial más cercano, realizado por personal de Enfermería bajo las indicaciones del médico tratante y tratamiento vía oral, con control por la consulta externa de cirugía plástica (Tabla 6). La prioridad debe estar dirigida a los pacientes del grupo II al IV. Sin embargo algunos pacientes del grupo II pueden ser considerados para igual manejo ambulatorio, solo se deberán tomar en cuenta los siguientes factores que omiten el manejo ambulatorio.
- Las quemaduras en la cabeza, cuello, manos, pies o genitales (zonas críticas)
- Aquellas asociadas a síndromes inhalatorios que dificultan la respiración.
- Quemaduras por explosiones y asociadas a traumatismos
- Quemaduras Eléctricas.
- Quemaduras Químicas.
- Quemaduras en lactantes y ancianos.
- Pacientes con alteraciones mentales
- Enfermedades de base que dificulten su manejo y tratamiento (diabetes, epilepsia, EPOC, enfermedades inmunodepresoras, desnutrición)
- Hábitos tóxicos (alcohol, tabaco u otras drogas)
- insuficiencia renal, hepática o suprarrenal
- Problemas cardiovasculares.
Tabla 5. Evaluación de la gravedad de la quemadura
| Profundidad | Grupo I leve | Grupo II moderado | Grupo III grave | Grupo IVCritico |
| 2o Superficial | hasta 10% | 11 – 30% | 31 – 60% | más de 60% |
| 2o Profundo | hasta 5% | 6 – 15% | 15 – 45% | más de 45% |
| 3er Grado | hasta 1% | 2 – 5% | 6 – 30% | más de 30% |
Patología previa
La mayoría de los quemados no presentan patología previa a las quemaduras, si bien cuando ésta aparece observamos con mayor frecuencia la epilepsia o alteraciones mentales. Estas patologías dificultan la evolución de las quemaduras en vista de que cuando están presentes se relacionan con quemaduras de 2do grado profundo y 3er grado, además de la poca colaboración del paciente durante el acondicionamiento de las aéreas para colocación de cubierta cutánea definitiva y durante el postoperatorio.
Tratamiento hospitalario
1- Evaluación primaria
El paciente quemado debe seguir los lineamientos establecidos por el colegio americano de cirujanos para la atención del paciente traumatizado. Es una evaluación rápida y objetiva de la magnitud del trauma, la prioridad del tratamiento se establece en la estabilidad de los signos vitales y es importante en ese momento conocer en detalle el agente causal y los pormenores del accidente. Entre las prioridades están:
ü Valoración del nivel de conciencia (escala de Glasgow)
ü Vía aérea permeable y funcional (Signos de dificultad respiratoria (aleteo nasal, estridor o ruido respiratorio, ansiedad, agitación o agresividad). Alerta a los signos de quemadura por inhalación y cervicofaciales (pelos de la nariz quemados, esputo negruzco, mucosa enrojecida, ceniza en la boca, tos excesiva). Esputos carbonáceos.
ü Estabilización de la columna
cervical
ü Controlar cualquier hemorragia
ü Canalizar 2 vías periféricas de grueso calibre en zonas no afectadas si superficie corporal quemada (SCQ) <20% y no está complicada. Canalizar Vía Venosa Central en quemaduras >20% superficie corporal quemada (SCQ) o <20% superficie corporal quemada (SCQ) que estén complicadas. Ante la duda, siempre será conveniente tener canalizada una vía central
ü Detener el proceso quemante: retirar todas las prendas de vestir, no adheridas a la piel y colocar compresas húmedas. Para disminuir la temperatura local consecuentemente disminuir el daño térmico
ü Historia del accidente: este aspecto es fundamental, debe interrogarse al personal de rescate sobre las circunstancias de cómo ocurrieron los hechos, hora del incidente (hora cero), lugar y agente etiológico. Determinar si hubo explosión y si esta ocurrió en un ambiente cerrado o abierto, indagar sobre los posibles materiales que hicieron combustión para descartar síndrome inhalatorio o quemaduras de vías aéreas.
ü Valoración de miembros con lesiones circunferenciales (síndrome compartimental) para posible procedimientos de escarotomías descompresivas de urgencia
2- Dieta
El soporte nutricional del paciente quemado, tiene como objetivo fundamental promover la cicatrización y minimizar la perdida de la masa magra o muscular. Los pacientes quemados tienen la más alta tasa metabólica de todos los pacientes críticos. Esta se caracteriza por un estado hiperdinámico, alto gasto energético, consumo acelerado de glucógeno y proteínas, pérdida de masa muscular y peso corporal, así como retardo en la cicatrización y depresión inmune. En los últimos 20 años el soporte nutricional ha recibido mayor atención. El establecimiento de un soporte nutricional precoz antes de las 24 horas en pacientes con quemaduras menores al 40% superficie corporal quemada (SCQ), es idóneo, para promover una cicatrización optima y reducir el tiempo de hospitalización. En pacientes grandes quemados (40% SC quemada o más), sugerimos a su ingreso colocación de sonda nasogástrica u orogástrica, para iniciar dieta enteral luego de 24 horas a su ingreso, previa valoración por el servicio de nutrición y dietética
3- Hidratación parenteral
Precisará reposición hídrica: Todo paciente con quemaduras dérmicas >15% de la superficie corporal quemada (SCQ) o de un 10% en niños y ancianos. Si son subdérmicas el porcentaje será del 10 y 5% respectivamente. Todo paciente con alteración del estado de conciencia o que no le sea posible la ingesta oral (quemaduras en cara), o Si presenta oliguria.
- Adulto: formula de Brooke modificada
Primer día
2-4 ml / peso /% superficie corporal quemada (SCQ)
solución Hartman (Ringer lactato)
Tiempo: ½ 1ras 8 horas; ¼ 8 – 16 horas; ¼ 16 – 24 horas
Segundo día
La permeabilidad vascular se normaliza y se administra como fluidoterapia
2 ml / Kg /% superficie corporal quemada (SCQ)
Solución dextrosa al 5%
Albumina 0,3-0,5 ml/Kg/ superficie corporal quemada (SCQ)
A partir del tercer día hay una reabsorción de los edemas y aparece la fase diurética, siendo necesario monitorizar los niveles de potasio. La fluidoterapia se lleva a cabo con suero fisiológico y dextrosa al 5%.
- Niños: formula de Carvajal
Primer día
Solución Hartman (Ringer lactato): 5.000 ml / m2 superficie corporal quemada (SCQ)
+ glucosado al 5%: 2000 ml / m2 superficie corporal quemada (SCQ)
Segundo día
Solución Hartman (Ringer lactato): 3750 ml / m2 superficie corporal quemada (SCQ)
+ glucosado al 5%: 1500 ml / m2 superficie corporal quemada (SCQ)
Tercer día
50% del total de los líquidos calculados el primer día
Cuarto día
50% del total de los líquidos calculados el primer día
Quinto día
Líquidos para mantenimiento y obtener diuresis de 1mL /kg/ hora
4- Tratamiento farmacológico
- Antibiótico terapia
Nunca se deben administrar antibióticos de urgencias. Excepto en tres casos:
ü Existencia de patología previa o asociada.
ü Quemaduras respiratorias.
ü Estado infeccioso nosocomial.
- Aines
Ketoprofeno 100mg vía intravenosa (iv) cada 8 horas
- Opioides
Morfina: 1 ampolla diluida en 9cc de suero fisiológico y administrar hasta sedación y analgesia en bolos 2cc cada 2 – 4 horas
Meperidina: 1 ampolla diluida en 9cc de suero fisiológico y administrar hasta sedación y analgesia en bolos 2 cc cada 2 – 4 horas
- Hipnóticos- sedativos -ansiolíticos vía intravenosa (iv)
Benzodiacepinas
- Protector gástrico: prevención de ulceras por stress
Ranitidina, Omeprazol
- Profilaxis tromboembólica
Heparina de bajo peso molecular a dosis profilácticas
- Tratamiento ocular
Antibioticoterapia en solución o gel oftálmico cada 4 horas
Lubricantes oculares en gotas o gel oftálmicos cada 4 horas
5- Control hematológico, bioquímica completa, incluir proteínas totales y coagulación
Inicialmente por la gran pérdida de fluidos hay una hemoconcentración, que tiende a normalizarse a partir de
las 24-48 horas, Durante este periodo de tiempo es difícil estimar las pérdidas que se produzcan.
En general no suele ser necesario reponer plaquetas ni factores de la coagulación en las primeras 36 horas después de la quemadura. Si hay alteraciones severas nos indica la entrada del paciente en una situación crítica.
6- Gases arteriales, electrolitos, carboxihemoglobina
Las pérdidas iniciales son fundamentalmente plasmáticas, con lo que los niveles de sodio, potasio y cloro se mantienen a pesar de la hipovolemia. Esto quiere decir que los cambios que se produzcan estarán determinados por el tipo de fluido empleado en la reanimación
7- Análisis de orina
8- Colocación de sonda vesical
Durante las primeras 24 horas si la diuresis es inferior a 0,5 ml/Kg/hora es reflejo de una hipoperfusión renal. Ante esta situación es necesario aumentar el ritmo de administración de fluidos. Si la diuresis es mayor a 1 ml/Kg/hora, indica una reposición excesiva de fluidos, que puede aumentar de manera innecesaria la formación de edema
9- Rx. tórax o Rx de segmentos corporales si hay traumatismos asociados
Si el paciente quemado está sometido a ventilación mecánica es necesario la realización de una radiografía de tórax diaria
10- Control de líquidos ingeridos, administrados y eliminados
11- Sonada vesical de Foley
Optimiza y asegura un adecuado control de la diuresis
12- Toxoide tetánico
- Toxoide tetánico SC 0´5 ml
- A los pacientes inmunizados en los 5 años anteriores
- Administraremos Inmunoglobulina humana antitetánica I.M. 500 U.I., e iniciaremos una inmunización activa simultanea
13- Cabecera elevada a 30º
Posición de Fowler o semifowler (si no existe contraindicación). Para disminuir el edema facial
14- Oxigeno terapia
De acuerdo a localización de la quemadura, antecedentes de EPOC y datos aportados por oximetría
15- Electrocardiograma
En caso de quemaduras eléctricas, enfermedades de base cardiovasculares y todo paciente mayor de 40 años. Las alteraciones del ritmo pueden ser una manifestación de la hipoxia, alteraciones de los electrolitos o alteraciones del equilibrio ácido-base
16- Manejo local de las lesiones (curas)
Posterior a la evaluación de las quemaduras, se realizara el diagnostico con marcaje claro en la tabla de Lund-Browder detallando localización, extensión y profundidad. Adicionalmente sugerimos documentar las áreas quemadas con fotografía para evidenciar posteriormente la evolución de la misma.
Al iniciar la cura del quemado, debe ser trasladado a un área aséptica, donde repose el paciente sobre una camilla con su lencería estéril, se debe contar con todo el material necesario para la cura previamente abiertos y el personal que va a realizar la cura con sus implementos estériles y de protección. La cura será realizada con la siguiente secuencia:
– Previamente se debieron retirar la vestimenta del paciente, se inicia la asepsia de las heridas con abundante irrigación con solución estéril
– Luego se aplica jabones neutros, sin colorantes, los cuales deben ser manipulados sobre las áreas afectadas con algodón estéril
– Durante el proceso de limpieza van siendo desbridadas las áreas de piel desvitalizadas, flictenares y secreción exudativa. Si evidenciamos áreas con algún tipo de material orgánico (cebolla, aloe vera, mostaza, huevo, etc.) o inorgánicos (arena, cemento, etc.), deberán ser retirados por mecanismo de arrastre cuidadosamente, consiguiendo la mayor limpieza del área.
– Se continua con abundante irrigación hasta retirar toda la solución jabonosa
– Secar la áreas
– En nuestro medio hospitalario contamos con pocas opciones para el tratamiento tópico. Inicialmente aplicamos cremas tópicas que contengan sulfadiacina argéntica al 1% en crema o spray, si no contamos con estas recurrimos a cremas antibióticas que contengan bacitracina o amikacina etc.
– Es importante colocar posteriormente algún tipo de malla vaselinada, gasa vaselinada o gasas con nitrofurazona, para interrumpir y evitar el contacto de los apósitos oclusores
– Posteriormente iniciamos con el cierre de las áreas con apósitos y en su defectos gasas, considerando la colocación de las misma de acuerdo a su localización anatómica (áreas interdigitales, posiciones anatómicas)
– La oclusión la realizamos con vendajes, los cuales cumplen con la función de mantener áreas inmovilizadas en posiciones anatómicas previniendo secuelas funcionales. Igualmente mantiene aislada y estable los apósitos permitiendo el aislamiento de las áreas afectadas. Se debe considerar al colocar vendajes en zonas distales con posible compromiso de circunferencial donde se presuma de un posible síndrome compartimental, mantener las áreas distales visibles para evaluación continua del llenado capilar y coloración periférica. Este procedimiento completo es realizado interdiariamente, en caso de apreciar al día siguiente los vendajes húmedos, se procede a realizar cambios de apósito y vendajes, en conjunto con la lencería.
17- Elevación de miembros que presentan quemaduras circunferenciales o profundas, para evitar el edema y posible síndrome compartimental
18- Colocar en posición de Fowler: En caso de quemaduras faciales o dificultad respiratoria
19- Monitorización de signos vitales
- Tensión Arterial (TA)
Medición en zona no afectada. Si TA sistólica < 70 mmHg ¡POSIBLE SHOCK HIPOVOLÉMICO!
ü Saturación de oxígeno: mediante oxímetros periféricos o centrales.
ü Frecuencia Cardíaca (FC):Si FC<120 latidos por minuto (lpm) + buen relleno capilar + pulsos distales= perfusión tisular aceptable
Si FC >130= necesidad de administrar mayor cantidad de líquidos.
ü Valoración de pulsos distales: especialmente en quemaduras circulares. Pulso femoral el más aconsejado.
ü Signos de dificultad circulatoria: relleno capilar y cianosis.
- Temperatura: Mantener entre 36-38ºC, si es inferior a 35ºC utilizar manta térmica por riesgo de paro cardíaco.
Conclusiones
El enfoque diagnóstico y terapéutico inicial del paciente quemado es fundamental para disminuir la morbimortalidad y las complicaciones propias de las quemaduras.
La actuación optima en el ámbito de las urgencias es primordial para mejorar la sobrevida del paciente quemado, reducir el tiempo de hospitalización y evitar complicaciones; por tanto, hemos descrito nuestra experiencia en el manejo de las quemaduras, aportando para todo el personal médico y Enfermería conocimientos elementales para la atención, de los pacientes que sufre este tipo de lesiones. De esta forma conseguiremos proporcionar a los pacientes un correcto tratamiento y continuidad desde su atención en el área de emergencia.
Bibliografía
1. Mejía Álvarez Edid Tatiana y Villa Shagñay Edgar Tony. Optimización de la calidad de atención al paciente quemado del hospital provincial “Luis G. Dávila” de la ciudad de Tulcán, durante el año 2010. Tesis de grado previa a la obtención del Título de: Magíster en Gerencia de Servicios de Salud. Universidad Regional Autónoma de Los Andes, Ambato, Ecuador, 2011. Disponible en: http://dspace.uniandesonline.edu.ec/bitstream/123456789/37/3/Edid%20Mej%C3%ADa%20-%20Edgar%20Villa%20MGSS0006.pdf.
2. Porras Jiménez Nicolás Ignacio. Depósito de colágeno en la reparación de lesiones térmicas en piel de cerdos tratadas con películas de quitosano o Tegaderm®. Memoria de Título presentada como parte de los requisitos para optar al Título de Médico Veterinario. Universidad Austral de Chile. Valdivia-Chile. 2010. Disponible en: http://cybertesis.uach.cl/tesis/uach/2010/fvp838d/doc/fvp838d.pdf.
3. R. Gallardo González, J. G. Ruiz Pamos, R. M. Torres Palomares, J. Díaz Oller. Estado actual del manejo urgente de las quemaduras (I). Fisiopatología y valoración de la quemadura. Emergencias 2000;13:122-129.
4. Wu, Helena; Ramírez, José. Epidemiología de quemaduras: estudio de una década en el Hospital «José María Bengoa» de Sanare Estado-Lara: durante el período 2000-2009. Rev. venez. Cir 63(1):46-51, mar. 2010.
5. Remón, Wilfredo; López, José; González, Camilo; Del Giorno, Alfonso; Macías, Aura. Quemaduras: epidemiología y casuística del Hospital Industrial de San Tomé. Rev. venez. cir. 54(2):77-82, jun. 2001.
6. Lorente JA, Esteban A. Cuidados intensivos del paciente quemado. Barcelona: Springer-Verlag Ibérica, 1998.
7. Jiménez Murillo L, Montero Pérez FJ. Protocolos de actuación en medicina de urgencias. Barcelona: Mobsby/ Doyma Libros, 1994.
8. Marthyn JAJ. Acute management of the Burned Patient. Philadelphia: WB Saunders Co, 1990.
9. Glen D. Warden. Burn shock resucitation.Word Journal of Surgery 1992. .
10. Pelegrín Hidalgo F, Vivó Benloch C. Anestesia y Reanimación del gran quemado. VIII Jornadas de Anestesiología y Monitorización.
11. Bendlin A, Hugo Linares F. Tratado de quemaduras. Ediciones Interamericana. 1ª ed. Mc Graw-Hill, 1993.
12. Maestre Alonso JM, Villanueva Eguares MA. Manual práctico de anestesiología clínica y reanimación. Madrid: Ediciones Díaz de Santos, SA, 1996.
13. Edward Morgan E. Anestesiología clínica. 2ª ed. México, DF.: Ediciones Manual Moderno, 1998.
14. González Arévalo A, Juez Núñez E, Stein Mauzoa MT, Hernández Gudino S, Ortigosa Salórzano E. Anestesia y tratamiento del dolor del paciente quemado. Act Anest Rean 1997; Vol 7 nº 2.
15. Crisol F, Gómez P, Palao R. Gran Quemado. En: Carrasco-Jiménez MS. Emergencias Médicas II. Madrid: Arán Ediciones 2000; 1195-1208.
16. Carrasco-Jiménez MS, Coello MC, Saldaña M, et al. Tratamiento de dolor en urgencias. En: Emergencias Médicas II. Madrid: Arán Ediciones 2000; 1585-1631.